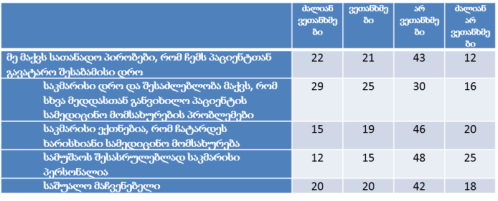
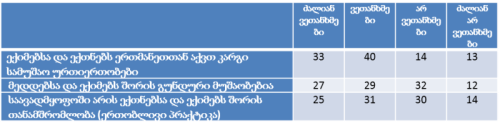
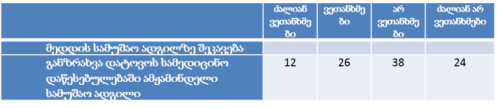
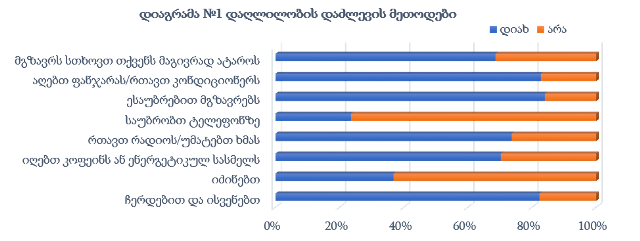
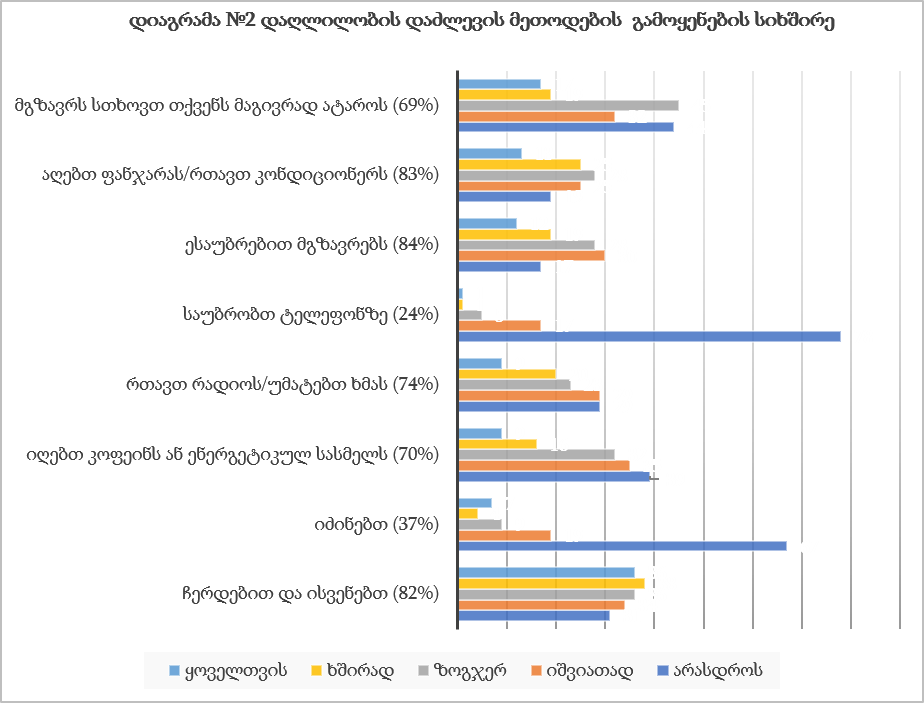
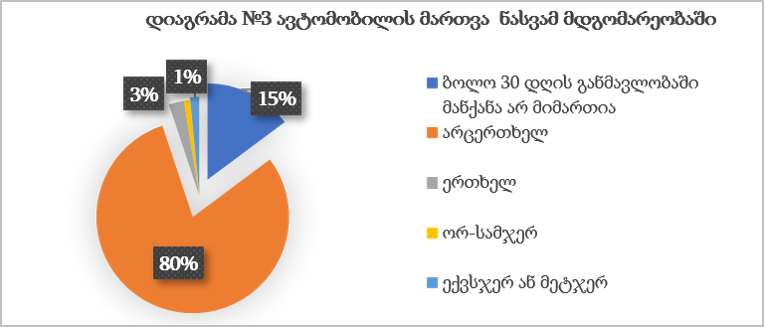
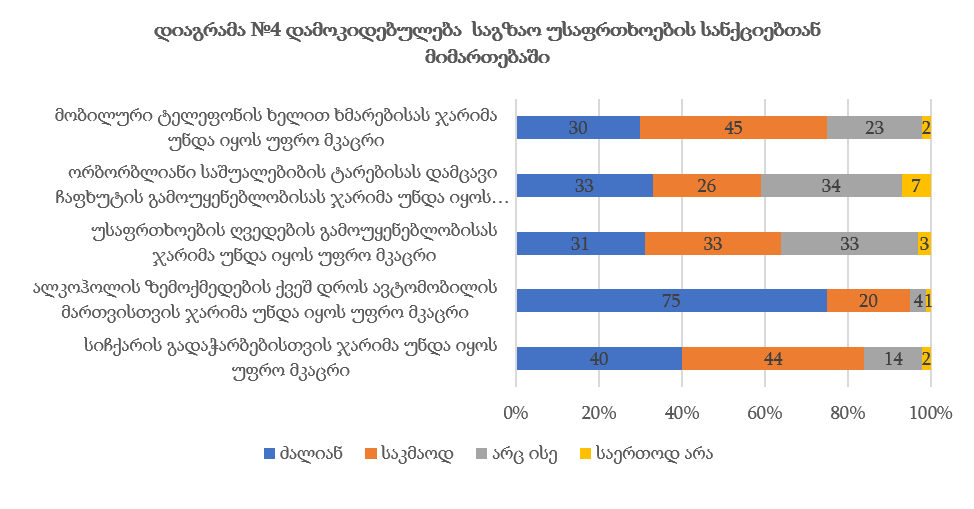
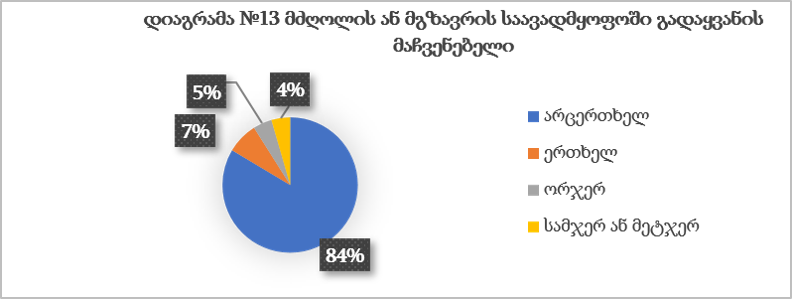
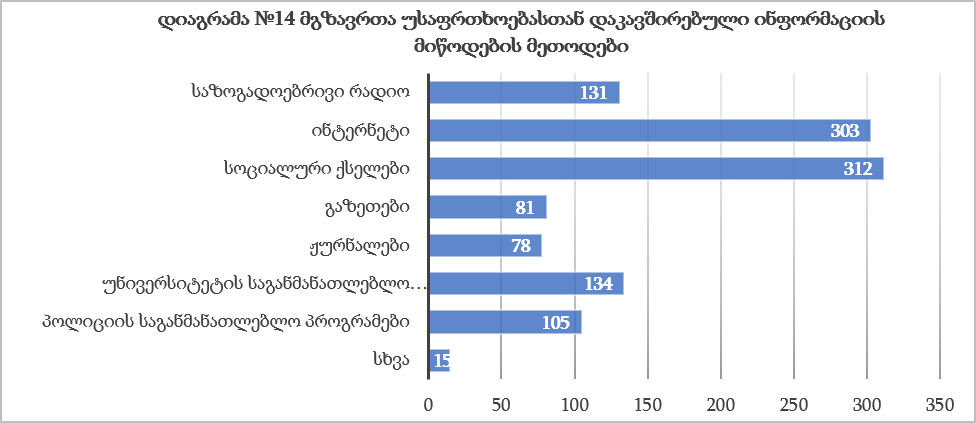
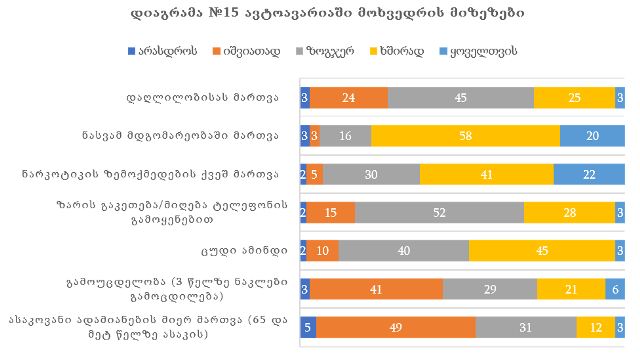
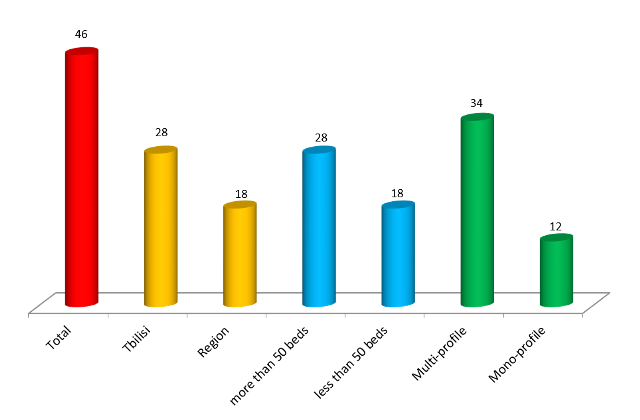
ჯანდაცვის ომბუდსმენის ინსტიტუტის განვითარების გამოწვევები საქართველოში
ანა კომლაძე[1], თენგიზ ვერულავა[2], მაგდა ასათიანი[3]
[1] საზოგადოებრივი ჯანდაცვის მაგისტრი. ილიას სახელმწიფო უნივერისტეტი
[1] მედიცინის აკადემიური დოქტორი. ილიას სახელმწიფო უნივერსიტეტის პროფესორი
[1] ილიას სახელმწიფო უნივერსიტეტის მოწვეული პროფესორი
შესავალი
ექიმსა და პაციენტს შორის ურთიერთობასთან დაკავშირებული საკითხები ოდითგანვე იყო კაცობრიობის ყურადღების ცენტრში. ეკლესიის წინამძღვრები, იურისტები, ფილოსოფოსები ბევრს წერდნენ ადამიანის უფლებების დაცვის აუცილებლობაზე; ამასთან უფლებას, სიცოცხლესა და ჯანმრთელობაზე, ადამიანის უზენაესი უფლებების კატეგორიას მიაკუთნებდნენ. მხოლოდ ჰამურაბის კოდექსის და ჰიპოკარატეს ფიცის, მაიმონდის ფიცის მოხსენიება საკმარისია იმის დასადასტურებლად, რომ პაციენტის უფლებების დაცვის, ექიმისა და პაციენტის ურთიერთობაში ეთიკური და სამართლებრივი პრინციპების დამკვიდრების აუცილებლობა არასოდეს იწვევდა ეჭვს. (საქართველოს ბიოეთიკის და ჯანდაცვის სამართლებრივი საკითხების შემსწავლელი საზოგადოება 2002)
დროთა განმავლობაში ექიმსა და პაციენტს შორის ჩამოყალიბებული ურთიერთობები საფუძვლად დაედო ისეთი ბიოეთიკური პრინციპების ფორმირებას როგორიცაა: ავტონომია, სარგებლიანობა, ზიანის არმიყენება, არ ავნო, სამართლიანობა (დისკრიმინაციის გამორიცხვა და რესურსების სამართლიანი განაწილება);
მეოცე საუკუნის მეორე ნახევრიდან საჭირო გახდა პაციენტის უფლებების დაცვისკენ მიმართული მძლავრი მექანიზმები, რომლის შექმნას სტიმული მისცა მეორე მსოფლიო ომის დროს ადამიანებზე ჩატარებულმა შემზარავმა ექსპერიმენტებმა, ფართოდ გახმაურებელმა კლინიკურმა კვლევებმა. შეიქმნა სპეციალური სახელმწიფოთაშორისი ჯგუფები, რომელთაც მრავალი მნიშვნელოვანი დოკუმენტი მოამზადეს. ამ დოკუმენტების მიხედვით ურთიერთობები პაციენტსა და ექიმს შორის რეგულირდებოდა ეთიკური პრინციპებით და ძირითადად სარეკომენდაციო ხასიათის იყო. აღნიშნული დოკუმენტები დღესაც საყოველთაოდაა აღიარებული და ემსახურება ადამიანის უფლებების დაცვას მედიცინასა და ბიომედიცინის კვლევების სფეროში. აღნიშნული დოკუმენტების მიღების ქრონოლოგია ესეთია:
- ნიურნბერგის კოდექსი (1947 წ.),
- მსოფლიო სამედიცინო ასოციაციის ჰელსინკის დეკლარაცია „სახელმძღვანელო რეკომენდაციები ადამიანზე ჩატარებული სამედიცინო-ბიოლოგიური კვლევის შესახებ“ (1964 წ.),
- გაერთიანებული ერების ორგანიზაციის „სამედიცინო ეთიკის პრინციპები“ (1982 წ.),
- ჯანდაცვის მსოფლიო ორგანიზაციის და სამედიცინო მეცნიერებების საერთაშორისო ორგანიზაციების საბჭოს „ადამიანზე ჩატარებული სამედიცინო-ბიოლოგიური კვლევის საერთაშორისო ეთიკური სახელმძღვანელო პრინციპები“ (1982 წ.),
- ჯანდაცვის მსოფლიო ორგანიზაციის დეკლარაცია „ევროპაში პაციენტთა უფლებებისათვის ხელშეწყობის შესახებ“ (1994 წ.),
- ევროსაბჭოს კონვენცია „ადამიანის უფლებების და ბიომედიცინის შესახებ“ (1997 წ.),
- იუნესკოს დეკლარაცია „ადამიანის გენომის და ადამიანის უფლებების შესახებ“ (1997 წ.),
- იუნესკოს „უნივერსალური დეკლარაცია ბიოეთიკისა და ადამიანის უფლებების შესახებ“ (2005 წ.).
აღნიშნული დოკუმენტების ძირითადი ნაწილი დეკლარაციული ხასიათისაა. ამასთან, ევროპის საბჭოს კონვენცია „ადამიანის უფლებებისა და ბიომედიცინის შესახებ“ და მისი დამატებითი ოქმები სავალდებულო იურიდიული დოკუმენტია იმ ქვეყნებისთვის, რომელთაც მოახდინეს მისი რატიფიცირება. ამ ქვეყნების რიცხვს საქართველოც მიეკუთვნება.
პარარელურად ინტენსიური მუშაობა მიმდინარეობდა მათი საკანონმდებლო ნორმად გამოცხადებისთვის ნაციონალურ კანონმდებლობებში. ამ მიზნის მისაღწევად მსოფლიო თანამეგობრობის ქვეყნებში პაციენტთა უფლებების დაცვისთვის გამიზნული სამართლებრივი ჩარჩოს რამდენიმე მოდელი ჩამოყალიბდა. მათგან შეირჩა თითოეული ქვეყნისთვის ოპტიმალური ვარიანტი. სადაც გათვალისწინებულ იქნა ქვეყნის ტრადიციები, არსებული გამოცდილება და საკანონმდებლო სისტემის თავისებურება.
ჯანდაცვის მსოფლიო ორგანიზაციის ევროპის რეგიონული ბიუროს მიერ ჩატარებული კვლევების მონაცემების მიხედვით დღეს ევროპის ქვეყნებში პაციენტის უფლებების დაცვის ხელშეწყობის სამი გზაა დასახული.
- სპეციფიკური კანონის მიღება და ამოქმედება პაციენტის უფლებების შესახებ,
- პაციენტის უფლებების ამსახველი დებულების „ჩართვა“ უკვე არსებულ კანონებში, რომლებიც ჯანდაცვის სფეროს შეეხება,
- კანონქვემდებარე აქტების გამოცემა პაციენტის უფლებების შესახებ.
პაციენტის უფლებების დაცვის სფეროში მომუშავე ექსპერტთა აზრით, ეფექტურობის მიხედვით, უპირატესობა მიენიჭა სპეციფიკურ კანონს, ანუ კანონს, რომელიც მხოლოდ პაციენტის უფლებების დაცვაზეა ორიენტირებული.
გარდა სრულყოფილი საკანონმდებლო ბაზისა, მნიშვნელოვანია ქვეყანაში არსებობდეს ინსტიტუტი, რომელიც იზრუნებს პაციენტის უფლებების დაცვაზე. ამ მიზნით ყველა განვითარებულ თუ განვითარებად ქვეყანაში ჩამოყალიბებულია სპეციალური უწყებები, რომელთა მიზანია პაციენტთა უფლებების დაცვა, მათი ინფორმირება. ყველაზე მნიშვნელოვანი თვისება, რომელიც ახასიათებს მსგავს ინსტიტუტებს ისაა, რომ მათი ჩარევა არ არის აგრესიული, ისინი სარეკომენდაციო ხასიათისაა და ემსახურება ე.წ. „თერაპიული ალიანსის“ შექმნას და ერთობლივი ძალით დაავადებასთან ბრძოლას. პაციენტის უფლებადამცველ ორგანიზაციებს უმეტეს ქვეყნებში ეწოდებათ ჯანდაცვის ან პაციენტის ომბუდსმენი.
ტერმინი ომუდსმენი შვედური წარმოშობისაა და მომდინარეობს სიტყვიდან „umbud“, რაც გულისხმობს შემცვლელს ან ხელისუფლების წარმომადგენელს, რომელიც გამოხატავს სხვის ინტერესებს. ომბუდსმენის პირველი ოფისი შვედეთში 1809 წელს გაიხსნა და შემდგომ სხვადასხვა ფორმით დამკვიდრდა სკანდინავიის ქვეყნებში.
ომბუდსმენის ინსტიტუტმა დაარსებიდანვე დიდი ინტერესი გამოიწვია მთელი მსოფლიოს მასშტაბით. ამ კონცეფციის ფუძემდებელი პრინციპია, მისი უფლება გამოიკვლიოს ნებისმიერი უსაფუძვლო, უსამართლო და დაუსაბუთებელი დისკრიმინაციული ქმედება, თუნდაც ამ უკანასკნელს კანონი ითვალისწინებდეს.
ომბუდსმენი – ოფიციალური შუამავალი პირი მოქალაქესა და სახელმწიფოს შორის, რომელიც მოქმედებს, რათა წინააღმდეგობა გაუწიოს ყოველგვარ „გაჭიანურებას“, უსამართლობას და ბიუროკრატიით განპირობებულ დეპერსონალიზაციას (პიროვნების ფაქტორის ნიველირებას)“ (Safire’s Political Dictionary).
ომბუდსმენის ინსტიტუტის ეფექტურობის აუცილებელი პირობაა მისი იოლი ხელმისაწვდომობა მოქალაქეთათვის. ნებისმიერ პირს უნდა შეეძლოს ყოველგვარი ბარიერის გარეშე მიმართოს ომბუდსმენს.
პაციენტის უფლებების დაცვასა და ხელშეწყობის თემის აქტუალობას განაპირობებს პაციენტის სუსტი პოზიცია, მოწყვლადობა, რაც, თავის მხრივ, განპირობებულია სისტემაზე (იგულისხმება ჯანმრთელობის დაცვის სისტემა) დამოკიდებულებით, რომლის შესახებ პაციენტმა ცოტა რამ იცის. ცხადია, თანამედროვე საზოგადოებაში სისტემაზე დამოკიდებულება ნებისმიერ სფეროშია, თუმცა პაციენტის შემთხვევაში საუბარია ისეთ ფუნდამენტური ფასეულობის „მინდობაზე“ როგორიცაა ჯანმრთელობა და სიცოცხლე. სწორედ ამიტომ, გასაკვირი არ არის მსოფლიო მასშტაბით პაციენტის უფლებების დაცვის მოძრაობის განვითარება ბოლო ათწლეულების მანძილზე. ამ მოძრაობაში საქართველოც ჩაერთო და გარკვეული პროგრესი შეინიშნება საქართველოშიც ამ მხრივ.
პაციენტის უფლებებში მოიაზრება ინდივიდუალური და სოციალური უფლებები. სოციალურ უფლებებში იგულისხმება სამედიცინო სერვისებზე ხელმისაწვდომობა (გეოგრაფიული და ფინანსური), ინდივიდუალური უფლებები კი უშუალოდ სამედიცინო მომსახურების გაწევასთან არის დაკავშირებული. პაციენტის ინდივიდუალური უფლებები ეფუძნება თანამედროვე სამედიცინო ეთიკის თუ ბიოეთიკის ფუნდამენტურ პრინციპს. ავტონომიის პრინციპს, რომელიც გულისხმობს პაციენტის ღირსების და დამოუკიდებლობის პატივისცემას. პაციენტს უფლება აქვს მიიღოს ზუსტი ინფორმაცია, საკუთარი დიაგნოზის, შესაძლო ჩარევის შესახებ, აქვს უფლება დასთანხმდეს ან უარი თქვას აღნიშნულ ჩარევაზე, უფლება აქვს მოითხოვოს ექიმისგან კონფიდენციალობა, პირად ცხოვრებაში ჩაურევლობა და საკუთარი არჩევანის დაფიქსირება. კლინიკურ პრაქტიკაში პაციენტის ინდივიდუალური უფლებების დაცვა, უპირველეს ყოვლისა, გულისხმობს მკურნალობის ტაქტიკის განსაზღვრისას პაციენტის მოსაზრების პატივისცემას და გათვალისწინებას. აუცილებელია მას მისთვის გასაგები ენით მიეწოდოს მის ჯანმრთელობასთან დაკავშირებული ინფორმაცია ჯანმრთელობის მდგომარეობის, მკურნალობის ტაქტიკის და პროგნოზის შესახებ.
პაციენტის უფლებების დამცველი ინსტიტუტის ეფექტურობის აუცილებელი პირობაა მისი იოლი ხელმისაწვდომობა მოქალაქეთათვის. ნებისმიერ პირს უნდა შეეძლოს ყოველგვარი ბარიერის გარეშე მიმართოს ომბუდსმენს.
კაცობრიობის განვითარების დღევანდელ ეტაპზე, როცა დემოკრატიის იდეა რეალურად ხორციელდება, ომბუდსმენის ინსტიტუტი განიხილება ინდივიდსა და სახელმწიფოს შორის დემოკრატიული ურთიერთობების ჩამოყალიბების და დიალოგის წარმოების ერთ-ერთ ძირითად საშუალებად. (ჯავაშვილი, კიკნაძე 2002)
ჯანდაცვის ომბუდსმენის საქმიანობის მიზანი და ფუნქციები
ჯანდაცვის ომბუდსმენის საქმიანობის მიზანია პაციენტის უფლებების დაცვის უზრუნველყოფა სამედიცინო დაწესებულებებში, პაციენტის დარღვეული უფლებების აღდგენისთვის ხელშეწყობა. აღნიშნული მიზნიდან გამომდინარე ჯანდაცვის ომბუდსმენს შემდეგი ფუნქციების შესრულება უნდა დაეკისროს:
ა) პაციენტისგან საჩივრის ან ინფორმაციის მიღება სამედიცინო დაწესებულებაში მისი უფლებების დარღვევასთან დაკავშრებით, აგრეთვე პაციენტის უფლებების დარღვევის ფაქტების დამოუკიდებლად მოძიება;
ბ) პაციენტის უფლებების დარღვევის ფაქტების შესწავლა, ანალიზი და პაციენტათვის დახმარების აღმოჩენა მისი დარღვეული უფლების აღდგენაში;
გ) რეკომენდაციების მიწოდება პაციენტთათვის, სამედიცინო დაწესებულების პერსონალისთვის და სამედიცინო დაწესებულების ადმინისტრაციისთვის, პაციენტის დარღვეული უფლებების აღდგენასთან დაკავშირებით, კონფლიქტის პროცესში მედიატორის როლის შესრულება;
დ) საგანმანათლებლო საქმიანობის წარმართვა სამედიცინო დაწესებულებაში პაციენტის უფლებების დაცვის თაობაზე (სამედიცინო პერსონალისთვის, პაციენტებისთვის);
ე) სამედიცინო დაწესებულების შიდა მარეგულირებელი დოკუმენტების, აგრეთვე სხვა სახის დოკუმენტების ექსპერტიზა და მისი შესაბამისობის დადგენა პაციენტის უფლებების შესახებ არსებულ კანონმბებლობასთან.
ვ) რეკომენდაციების მიწოდება სამედიცინო დაწესებულების ადმინისტრაციისთვის, აგრეთვე ჯანდაცვის მართვის რეგიონული ორგანოებისათვის პაციენტის უფლებების დაცვისთვის, მათ შორის სამედიცინო მომსახურების ხელმისაწვდომობის გაუმჯობესებისათვის აუცილებელი ღონისძიებების შესახებ.
ჯანდაცვის ომბუდსმენი არ უნდა მონაწილეობდეს ისეთი საჩივრის განხილვაში, რომლის მიზანია სამედიცინო დაწესებულებისგან ან სამედიცინო პერსონალისგან კომპენსაციის მიღება რამეთუ ეს უკანასკნელი ჩვენს ქვეყანაში სასამართლოსა და სამედიცინო მედიაციის სამსახურის პრეროგატივაა. ჯანდაცვის ომბუდსმენის საქმიანობა უპირატესად სამედიცინო დაწესებულებაში გაწეული მომსახურების და მთლიანად ჯანდაცვის სისტემის ხარისხის გაუმჯობესებას უნდა ემსახურებოდეს. ის არ უნდა უწყობდეს ხელს პაციენტის მიერ სასამართლოში საჩივრის წარდგენას ექიმის ან სამედიცინო დაწესებულების წინააღმდეგ.
ომბუდსმენის ძირითადი მახასიათებლებია:
- ადამიანის უფლებების დაცვისთვის საქმიანობა;
- ადვილად ხელმისაწვდომობა;
- დამოუკიდებლობა;
- რეკომენდაციების მიწოდება და არა უშუალოდ რაიმე ცვლილებების მოხდენა.
ჯანდაცვის ომბუდსმენის ინსტიტუტი სხვადასხვა ქვეყანაში
ავსტრია. ვენაში პაციენტის ომბუდსმენის თანამდებობა საავადმყოფოებთან და თავშესაფრებთან (nursing homes) 1975 წელს შეიქმნა. ამჟამად ავსტრიაში პაციენტების დამცავი ინსტიტუტი წარმოდგენილია პაციენტის ადვოკატის თუ წარმომადენლის ქსელით, რომლებიც რეგიონულ დონეზე არსებობენ. ასეთი ქსელის ფართოდ განვითარება 1990-იანი წლებიდან დაიწყო. აღსანიშნავია, რომ ავსტრიაში პაციენტის წარმომადგენლების/ადვოკატების სისტემა კანონმდებლობას ეფუძნება. ისინი დამოუკიდებელი ერთეულები არიან და სახელმწიფოს მიერ ფინანსდებიან. გამონაკლისს წარმოადგენს პროვინცია ტიროლი, სადაც პაციენტის წარმომადგენლები/ადვოკატები საავადმყოფოს თანამშრომლები არიან[4].
ომბუდსმენის ფუნქციაა საჩივრების, წინადადებების განხილვა და პაციენტისათვის დახმარების აღმოჩენა ამა თუ იმ პრობლემის გადაწყვეტისას. ომბუდსმენი თანამშრომლობს საავადმოყოფოებისა და თავშესაფრების ადმინისტრაციასთან და მათთან ერთად ადგენს პრობლემის მიზეზებს და ცდილობს მათ გადაჭრას. თუ ომბუდსმენი დამოუკიდებლად ვერ იღებს გადაწყვეტილებას, მან უნდა მიმართოს შესაბამის მუნიციპალურ ორგანოებს და მათთან ერთად შეეცადოს პრობლემის მოგვარებას. „საავადმყოფოს“ ომბუდსმენის თანამდებობა შექმნილია ზალცბურგის პროვინციაშიც. წლიური ბიუჯეტი დამოკიდებულია რეგიონის ზომასა და ამ რეგიონში სამედიცინო დაწესებულების რაოდენობაზე (მაგ. ზალცბურგში 3000 000 ევრო წელიწადში, ქვემო ავსტრიაში – 14 000 000 ევრო). პაციენტებისათვის პაციენტის წარმომადგენლის/ადვოკატის მომსახურება უფასოა. როგორც ყველგან, ავსტრიაშიც პაციენტის წარმომადგენლის/ადვოკატის ფუნქციაა მათი უფლებების და ინტერესების დაცვა, პაციენტთა ინფორმირების გარდა განიხილავენ საჩივრებს და ცდილობენ პრობლემის მოგვარებას სასამართლოს გვერდის ავლით[5].
ამერიკის შეერთებული შტატები. აშშ-ში პაციენტის ომბუდსმენის ინსტიტუტი ძირითადად შექმნილია საავადმყოფოებთან და ე. წ. ხანგრძლივი მოვლის დაწესებულებებთან (long-term care institutions). მათ პაციენტის წარმომადგენელს უწოდებენ (patient representative). აშშ-ში საავადმყოფოსა და ხანგრძლივი მოვლის დაწესებულებებთან არსებობს 4000-მდე პაციენტის ომბუდსმენის სამსახური[6]. მათი ძირითადი ფუნქციაა პაციენტთა და მათი ოჯახის წევრთა განათლება, რათა ამ უკანასკნელებმა შეძლონ მიიღონ ინფორმირებული გადაწყვეტილებები მათი მოვლისა და მკურნალობის შესახებ და შეძლონ საკუთარი უფლებების დაცვა. პაციენტის წარმომადგენელი აფასებს პაციენტის კმაყოფილებას, შეისწავლის მათ საჩივარს, აგროვებს ინფორმაციას საჩივრის მიზეზების შესახებ და მუშაობს დაწესებულების შესაბამის განყოფილებებთან და თანამშრომლებთან პრობლემის მოგვარების მიზნით. ხშირად პაციენტის წარმომადგენელი სამედიცინო დაწესებულებაში აგროვებს ინფორმაციას პაციენტის კმაყოფილების შესახებ და დაწესებულების სხვა თანამშრომლებთან ერთად მონაწილეობს რეკომენდაციების მომზადებაში სამედიცინო მომსახურების ხარისხის გაუმჯობესების თაობაზე. აშშ-ში პაციენტის წარმომადგენლის საშუალო წლიური ხელფასი 20 000-40 000 დოლარამდე მერყეობს[7]. რაიმე სპეციფიური მოთხოვნა პაციენტის წარმომადგენლის თანამდებობის მაძიებელი პირის განათლებისა და მომზადების მიმართ არ არსებობს. უპირატესობა ენიჭებათ პირებს რომელთაც უმაღლესი განათლება აქვთ ჯანდაცვასა და სოციალურ საკითხებში. სასურველია გავლილი ჰქონდეთ სპეციალური კურსი, რომელიც ეხება კონფლიქტის მოგვარების საკითხებს[8].
ახალი ზელანდია. ახალ ზელანდიაში პაციენტის უფლებების დამცავი ინსტიტუტის ჩამოყალიბება კანონმდებლობას ეფუძნება, კერძოდ, კანონს „ჯანმრთელობისა და უნარშეზღუდულობის შესახებ“, რომელიც 1994 წელს არის მიღებული. აღნიშნული კანონის მიხედვით პაციენტს აქვს უფლება, მიმართოს საჩივრით დამოუკიდებელ ომბუდსმენს „ჯანმრთელობისა და უნარშეზღუდულობის ომბუდსმენს“ (Health anddisability commissioner). მისი მიზანია პაციენტის უფლებების დაცვისთვის ხელშეწყობა. ამასთან, მისი საქმიანობა ხელს უწყობს სამედიცინო მომსახურების ხარისხის გაუმჯობესებას. როდესაც პაციენტი თვლის, რომ ირღვევა მისი უფლება პირდაპირ მიმართავს „ჯანმრთელობის და უნარშეზღუდულობის ომბუდსმენს“, რომელიც განიხილავს საჩივარს და რეკომენდაციას აწვდის პაციენტს. ომბუდსმენს ფუნქციების შესრულებაში ეხმარება ე.წ. დამოუკიდებელი ადვოკატების სისტემა. დამოუკიდებელი ადვოკატი წარმოადგენს სათანადოდ მომზადებულ პირს. შედარებით ადვილად მოსაგვარებელი საკითხები გადაეცემა პაციენტის ადვოკატს, რომელიც მიმართავს სამედიცინო მომსახურების გამწევს და ეხმარება პაციენტს პრობლემის მოგვარებაში. უფრო რთულ საკითხებს სწავლობს „ჯანმრთელობის და უნარშეზღუდულობის ომბუდსმენი“, რაც მოიცავს ინფორმაციის შეგროვებას, პაციენტის და მოწმეების გამოკითხვას, სამედიცინო ჩანაწერების ანალიზს და ა.შ. იქ სადაც ეჭვია დაბალი ხარისხის სამედიცინო მომსახურებაზე, ომბუდსმენი იწვევს ექსპერტს, რომელიც იძლევა დასკვნას მომსახურების ხარისხის შესახებ. მნიშვნელოვანია ჯანმრთელობის და უნარშეზღუდულობის ომბუდსმენის როლი პაციენტის უფლებების საკითხების შესახებ საზოგადოების ინფორმირებასა და გათვითცნობიერების საქმეში. ერთის მხრივ, ომბუდსმენი აქვეყნებს ანგარიშებს მისი საქმიანობის შესახებ და მეორეს მხრივ იძლევა რეკომენდაციებს პაციენტის უფლებების დარღვევის თავიდან აცილებისა და მომსახურების ხარისხის გაუმჯობესების შესახებ, რომელსაც, როგორც წესი, ითვალისწინებს ჯანდაცვის მართვის ორგანოები და სამედიცინო დაწესებულებებს მათ გათვალისწინებას სთხოვს. აღსანიშნავია რომ, „ჯანმრთელობისა და უნარშეზღუდულობის ომბუდსმენის“ ინსტიტუტის დაარსებიდან 5 წელიწადში 40 %-ით გაიზრდა საჩივრების რაოდენობა ჯანმრთელობის დაცვის სისტემის მიმართ და ამავდროულად შემცირდა დისციპლინური სასჯელის გამოყენება ექიმების მიმართ. აღნიშნული, საინტერესო სტატისტიკა აჩვენებს რომ ყველა საჩივარი ავტომატურად ექიმის მიმართ რაიმე სანქციით არ მთავრდება. ომბუდსმენი მხოლოდ შესაბამისი გარემოებებისა და ფაქტების დადგენის შემთხვევაში ითხოვს დისციპლინურ სასჯელს ექიმის მიმართ. ამრიგად, მისი საქმიანობა სულაც არ არის მიმართული სამედიცინო პერსონალის საწინააღმდეგოდ, არამედ ემსახურება პრობლემის გარკვევას და სამედიცინო მომსახურების სისტემის გაუმჯობესებას.
ფინეთი. ფინეთშიც პაციენტის ომბუდსმენის თანამდებობა შექმნილია სამედიცინო დაწესებულებებთან[9]. აღნიშნულის საფუძველია კანონი „პაციენტის სტატუსის და უფლებების შესახებ“ (1992 წლის აგვისტო), კერძოდ, აღნიშნული კანონის მე-11 მუხლის მიხედვით სამედიცინო დაწესებულებაში უნდა არსებობდეს პაციენტის ომბუდსმენის თანამდებობა. ერთი ომბუდსმენი შესაძლოა „საერთო იყოს“ ორი ან მეტი სამედიცინო დაწესებულებისთვის. აღსანიშნავია, რომ მათი უფლება-მოვალეობა ვრცელდება არა მარტო სახელმწიფო, არამედ კერძო სექტორზე. პაციენტის ომბუდსმენის ამოცანებია[10]:
- მისცეს პაციენტს რჩევა, თუ როგორ მიესადაგება ამა თუ იმ კონკრეტულ შემთხვევას პაციენტის სტატუსის და უფლებების შესახებ კანონში გაცხადებული დებულებები;
- დაეხმაროს პაციენტს კანონის მე-10 მუხლის 1,3 პუნქტებში მოხსენებულ საკითხებთან დაკავშირებით. კერძოდ, მისცეს პაციენტს რჩევა, როგორ უნდა მოიქცეს როცა:
ა) უკმაყოფილოა სამედიცინო მომსახურებით და აპირებს საჩივრის წარდგენას სამედიცინო დაწესებულების ხელმძღვანელთან.
ბ) პაციენტი აპირებს საქმის აღძვრას მიყენებული ზიანის ასანაზღაურებლად და როდესაც საჩივარი დაკავშირებულია კომპენსაციის მოთხოვნასთან ან სამედიცინო პერსონალის საქმიანობის უფლების ჩამორთმევასთან ან შეზღუდვასთან.
- აცნობოს პაციენტს მისი უფლებების შესახებ და აწარმოოს სხვა საქმიანობა პაციენტის უფლებების დასაცავად და ხელშესაწობად.
უნგრეთი. უნგრეთში საკმაოდ ბევრი ინსტრუმენტი არსებობს პაციენტის უფლებების დასაცავად. უპირველეს ყოვლისა ეს არის „მოქალაქეთა უფლებების საპარლამენტო ომბუდსმენი“, რომელიც საჩივრებთან ერთად ჯანდაცვის სფეროსთან დაკავშირებულ საკითხებსაც შეისწავლის; თუმცა, ომბუდსმენის ოფისთან არ არსებობს რაიმე სპეციალური სამსახური, რომელიც აღნიშნულ საკითხებზე იქნებოდა ფოკუსირებული[11]. უნგრეთში პაციენტის უფლებების დაცვის მოვალეობა ძირითადად „პაციენტის უფლებების წარმომადგენლებს“ ეკისრებათ. პაციენტის უფლებების წარმომადგენლის ინსტიტუტი 2000 წელს ამოქმედდა და ეფუძნება ჯანმრთელობის დაცვის შესახებ კანონს, რომელიც 1997 წელს იქნა მიღებული. ჯანმრთელობის დაცვის შესახებ ზემოხსენებული კანონის მიხედვით პაციენტის უფლებების წარმომადგენლის ფუნქციაა პაციენტის უფლებების დაცვა, პაციენტის დახმარება მათი უფლებების გაგებაში და ამ უფლებების დაცვაში სამედიცინო დაწესებულების შიგნით. კონფლიქტური სიტუაციის დროს პაციენტის ომბუდსმენი საჩივარს წარუდგენს სამედიცინო დაწესებულების ხელმძღვანელობას. იგი პაციენტს ეხმარება საჩივრის განხილვის მთელი პროცესის მანძილზე. პაციენტის უფლებების წარმომადგენელი საჩივარს განიხილავს მხოლოდ პაციენტის მოთხოვნის და თანხმობის საფუძველზე. მას აქვს კიდევ ერთი მნიშვნელოვანი ფუნქცია -სამედიცინო დაწესებულების თანამშრომელთა რეგულარული ინფორმირება პაციენტის უფლებების სფეროში არსებული კანონმდებლობის შესახებ. პაციენტის საჩივრისა თუ პრობლემის განხილვისას პაციენტის უფლებების წარმომადგენელს უფლება აქვს ისარგებლოს სამედიცინო ჩანაწერებით და მოითხოვოს ახსნა -განმარტებები სამედიცინო პერსონალისგან. საყურადღებოა, რომ აუცილებელია პაციენტის ყველა საჩივრის რეგისტრაცია და საჩივართან დაკავშირებული ყველა დოკუმენტის შენახვა 5 წლით. სადღეისოდ უნგრეთში 50 ზე მეტი პაციენტის უფლებების დამცველია, რომელთა დიდი ნაწილი რეგიონებში საქმიანობს. პაციენტის უფლებების წარმომადგენლების მიერ განხილული შემთხვევების უდიდესი ნაწილი შეეხება სამედიცინო მომსახურების ხელმისაწვდომობას (26 %), პაციენტის ღირსების პატივიცემას (23 %) ინფორმაციისა (19 %) და სამედიცინო დოკუმენტაციის ხელმისაწვდომობას[12].
ისრაელი. ისრაელში პაციენტის უფლებების ფართოდ და სწრაფად განვითარებას ხელი შეუწყო 90-იან წლებში გატარებულმა საკანონმდებლო რეფორმებმა. 1994 წელს მიღებულ იქნა კანონი „ჯანმრთელობის ეროვნული დაზღვევის შესახებ“ და 1996 წელს კანონი „პაციენტის უფლებების შესახებ“. ჯანმრთელობის ეროვნული დაზღვევის ომბუდსმენის საქმიანობა განისაზღვრა კანონით „ჯანმრთელობის ეროვნული დაზღვევის შესახებ“. ჯანმრთელობის ეროვნული დაზღვევის ომბუდსმენს ნიშნავს მინისტრი, მთავრობისა და „ჯანდაცვის საბჭოს“ თანხმობით. დანიშვნა ხდება 5 წლის ვადით. ჯანმრთელობის ეროვნული დაზღვევის ომბუდსმენი სარგებლობს მნიშვნელოვანი ავტონომიით სამინისტროს ფარგლებში. მისი ანგარიშვალდებულება სამინისტროს მიმართ ამა თუ იმ შემთხვევის შესწავლის შედეგების შესახებ ინფორმაციის მიწოდებით შემოიფარგლება. მოქალაქეებს უფლება აქვთ პირდაპირ წარუდგინონ საჩივარი ჯანმრთელობის ეროვნული დაზღვევის ომბუდსმენს. საჩივარი შეიძლება ეხებოდეს ჯანმრთელობის ფონდებს, სამედიცინო მომსახურების გამწევ დაწესებულებებს და მათ თანამშრომლებს. ჯანმრთელობის ფონდის ომბუდსმენის ინსტიტუტის დამკვიდრებამდე ჯანმრთელობის დაზღვევასთან ან სამედიცინო მომსახურებასთან დაკავშირებულ ჩივილებს განიხილავდა უშუალოდ ჯანმრთელობის ფონდი. 1995 წლიდან ჯანმრთელობის ეროვნული დაზღვევის შესახებ კანონის მოქმედებისთანავე შეიქმნა ფონდთან არსებული ე.წ. ჯანმრთელობის ფონდის ომბუდსმენი.
მესამე ტიპის პაციენტის უფლედამცველი სტრუქტურა ისრაელში არის ჯანმრთელობის სამინისტროს კომისიონერი, რომლის მთავარი ფუნქციაა ჯანმრთელობის დაცვის სისტემის წინააღმდეგ არსებული ნებისმიერი საჩივრის განხილვა. იგი შექმნილია ხარისხის კონტროლის განყოფილებაში. „კომისიონერი“ შეთავსებითი თანამდებობაა, რომელსაც იკავებს მედიცინის მუშაკი. აღნიშნული ცხადია საფრთხეს უქმნის მის მიუკერძოებლობას და შეიძლება ინტერესთა კონფლიქტადაც ჩაითვალოს.
კიდევ ერთი რგოლი, რომელიც ამ ქვეყანაში პაციენტის უფლებების დასაცავად იბრძვის არის ე.წ. პაციენტის წარმომადგენელი. იგი ფუნქციონირებს დაწესებულების დონეზე და ცდილობს შესაბამისი ღონისძიებები გაატაროს სამედიცინო დაწესებულებებში. საყურადღებოა, რომ ისრაელში დაწესებულებების უმრავლესობაში პაციენტის წარმომადენლის (ომბუდსმენის) თანამდებობა შეთავსებადია. ამ თანამდებობას ითავსებენ დაწესებულების თანამშრომლები. დაფიქსირდა შემთხვევები, როცა პაციენტის წარმომადგენლის ფუნქციას სამედიცინო დაწესებულების ხელმძღვანელიც ასრულებდა.
ნორვეგია. ნორვეგიაში პაციენტების უფლებების დაცვის ინსტიტუტის განვითარებას ბიძგი მისცა პაციენტის უფლებების დაცვის მოძრაობამ, რომელიც 1980-1990 წლებს ემთხვევა[13]. კანონი პაციენტის უფლებების შესახებ ნორვეგიაში 1990 წელს იქმნება. ამასთან პაციენტის ომბუდსმენის ინსტიტუტის ჩამოყალიბების იდეა ამ ქვეყანაში 1975 წლიდან არსებობს. 1962 წლიდან არსებობს ქვეყანაში „სამოქალაქო ომბუდსმენი“. იგი სხვა საჩივრებთან ერთად განიხილავს საჩივრებს, რომლებიც ჯანმრთელობის დაცვის სისტემასა და სამედიცინო მომსახურებას ეხება. ასეთი შემთხვევები, როგორც წესი, საერთო საჩივრების 2-3 %-ია. ამრიგად, „სამოქალაქო ომბუდსმენი“ შედარებით მცირე როლს თამაშობს პაციენტების კანონით გათვალისწინებულ უფლებების დაცვაში. 1980-1990 წლებში ნორვეგიის სხვადასხვა ტერიტორიული ერთეულების ინიციატივით იქმნება „პაციენტის ომბუდსმენის“ სამსახურები. მათი ჩამოყალიბება და საქმიანობის სფერო არ იყო ჩამოყალიბებული და განსაზღვრული რაიმე საკანონმდებლო აქტით და არ გულისხმობდა ანაზღაურებას. თავდაპირველად პაციენტის ომბუდსმენის სტრუქტურები ჩამოყალიბდა საავადმყოფოების დონეზე. 1990-იანი წლის ბოლოს ჯანდაცვის ომბუდსმენი წელიწადში 5000-ზე მეტ შემთხვევას განიხილავდა. 90-იანი წლების ბოლოს სახელისუფლებო სექტორში მსჯელობის შედეგად მოხდა ჯანდაცვის ომბუდსმენის მოვალეობების გადახედვა და გადაწყდა[14]:
- პაციენტის ომბუდსმენის საქმიანობა უნდა ეფუძნებოდეს კანონმდებლობას;
- პაციენტის ომბუდსმენის მომსახურება უნდა იყოს უფასო;
- პაციენტის ომბუდსმენის ოფისები უნდა შეიქმნას რეგიონულ დონეზე;
- პაციენტის ომბუდსმენი უნდა იყოს დამოუკიდებელი;
- პაციენტის ომბუდსმენს უნდა ჰქონდეს მომზადება იურიდიულ საკითხებში.
დღეისათვის ნორვეგიაში 19 პაციენტის ომბუდსმენია (პროპორციულად ტერიტორიულ-ადმინისტრაციული ერთეულისა), პაციენტის ომბუდსმენი ანგარიშვალდებულია ჯანდაცვის სამინისტროს წინაშე. მათი ოფისები განლაგებულია ტერიტორიული ერთეულის ცენტრალურ ქალაქში, ხშირად დიდი საავადმყოფოსთან ახლოს. თითოეული ოფისი დაკომპლექტებულია 10-მდე პერსონით, ძირითადად იურისტებით და ჯანდაცვის პროფესიონალებით. მათი მომსახურება ფინანსდება სახელმწიფოს მიერ. პაციენტის ომბუდსმენის გადაწყვეტილება სარეკომენდაციო ხასიათისაა და არა სავალდებულო. თუ სამედიცინო მომსახურების გამწევი არ გაითვალისწინებს ომბუდსმენის რეკომენაციას, ამ უკანასკნელს შეუძლია მიმართოს რეგიონალურ ორგანოს, რომელსაც აქვს უფლება მიიღოს გადაწყვეტილება მოცემულ რეგიონში სამედიცინო დაწესებულების საქმიანობის შესახებ. საყურადღებოა, რომ თავად სამედიცინო პერსონალის უმრავლესობა აღიარებს ნორვეგიაში პაციენტის ობუდსმენის მნიშვნელობას. მათი 87% აღნიშნავს,რომ პაციენტის ომბუდსმენის მუშაობა მნიშვნელოვანი და შედეგიანია. 13% თვლის რომ პაციენტის ომბუდსმენი ვერ ახდენს მნიშვნელოვან გავლენას პაციენტის უფლებების დაცვის საკითხზე[15].
საბერძნეთი. საბერძნეთში პაციენტის უფლებების შესახებ ფართო საზოგადოებრივ დისკუსიას მოჰყვა საკანონმდებლო ცვლილებები, რომლის მიზანი იყო პაციენტის უფლებების დამცავი ინსტიტუტების განვითარება. კერძოდ, 1997 წელს კანონმდებლობით განისაზღვრა, რომ ყველა სამედიცინო დაწესებულებაში უნდა შეიქმნას 3 წევრისაგან დაკომპლექტებული კომიტეტი, რომელიც პაციენტის უფლებების დაცვის საკითხებზე იმუშავებდა. აღნიშნულთან ერთად ჯანდაცვისა და სოციალური დაცვის სამინისტროშიც ყალიბდება ორი ახალი კომიტეტი: „პაციენტის უფლებების დაცვის დამოუკიდებელი სამსახური“, რომელიც ანგარიშვალდებულია სამინისტროს გენერალური მდივნის წინაშე და „პაციენტის უფლებების დაცვის მაკონტროლებელი კომიტეტი“. საბერძნეთში არის მცდელობა, რომ პაციენტის უფლებების დაცვის მექანიზმები შეიქმნას სამედიცინო დაწესებულებებთან[16].
დიდი ბრიტანეთი. დიდ ბრიტანეთში პაციენტის ომბუდსმენის სისტემას საკმაოდ დიდი ხნის გამოცდილება აქვს პაციენტის უფლებების დაცვის ინსტიტუტების განვითარების შედარებით ხანმოკლე ისტორიის ფონზე. პაციენტის ომბუდსმენი ამ ქვეყანაში „ჯანდაცვის ომბუდსმენის“ ან „ჯანმრთელობის სამსახურის კომისიონერის“ (Health Service Commissioner) სახელით არის ცნობილი[17].
ჯანდაცვის ომბუდსმენის ინსტიტუტი დიდ ბრიტანეთში ამოქმედდა 1973 წელს, როცა ძალაში შევიდა შესაბამისი კანონმდებლობა. ჯანდაცვის ომბუდსმენის ინსტიტუტმა დიდ ბრიტანეთში გარკვეული ევოლუცია განიცადა და ახლა ის ფუნქციონირებს 1996 წელს განხორციელებული საკანონმდებლო ცვლილებების საფუძველზე (Health Service Commissioners Act, 1996 amendment). დიდ ბრიტანეთში ჯანდაცვის ომბუდსმენი წარმოადგენს ერთგვარ ცენტრალურ ორგანოს, რომელიც ფუნქციონირებს ინგლისში, უელსსა და შოტლანდიაში. ამრიგად დიდი ბრიტანეთში სამი ჯანდაცვის ომბუდსმენია. ჯანდაცვის ომბუდსმენი ანგარიშვალდებულია პარლამენტის წინაშე. 1996 წლიდან მოყოლებული ჯანდაცვის ომბუდსმენის საქმიანობის ფორმა გარკვეულწილად შეიცვალა. ცვლილებები მოიცავს შემდეგს: ჯანდაცვის ომბუდსმენი განიხილავს პაციენტის საჩივრებს, რომლებიც შეეხება მომსახურებას საავადმყოფოებში, პირველადი ჯანდაცვის დაწესებულებებში (მათ შორის ზოგადი პრაქტიკის ექიმის მომსახურებას, სტომატოლოგების, ფარმაცევტების საქმიანობას) და ფსიქიატრიულ დაწესებულებებში. ომბუდსმენის კომპეტენციაში შევიდა კლინიკური საკითხების განხილვაც[18].
რაც შეეხება საჩივრის განხილვის პროცესს იგი სამეტაპიანია, სადაც მესამე ეტაპი (ე.წ. საბოლოო ინსტანცია) ჯანდაცვის ომბუდსმენია. ამიტომ ჯანდაცვის ომბუდსმენი საჩივრის განხილვისას უნდა დარწმუნდეს, რომ ამოწურულია პირველი ორი ეტაპის შესაძლებლობები. ამასთან, ჯანდაცვის ომბუდსმენს, გამონაკლისის სახით, შეუძლია მიიღოს გადაწყვეტილება, განიხილოს საჩივარი და მოითხოვოს პრობლემის ადგილობრივად გადაწყვეტა. ჯანდაცვის ომბუდსმენს აქვს უფლება საკითხის (საჩივრის) შესწავლის პროცესში მოითხოვოს სამედიცინო ჩანაწერები და სხვა დოკუმენტაცია, აგრეთვე გაესაუბროს ნებისმიერ პირს, რომელმაც შეიძლება მიაწოდოს მას ინფორმაცია პაციენტისათვის სამედიცინო მომსახურების გაწევის შესახებ.
2001 წლის მონაცემებით ინგლისის ჯანდაცვის ომბუდსმენის ოფისი 2195 საშტატო ერთეულს მოიცავდა და მისი საერთო წლიური ხარჯები 12,46 მილიონი ფუნტი სტერლინგით განისაზღვრებოდა. რაც შეეხება საჩივრის განხილვის პროცესს იგი სამეტაპიანია. პირველი ეტაპი: პრობლემის ადგილობრივ დონეზე მოგვარებას გულისხმობს, საჩივარი წარედგინება უშუალოდ ორგანიზაციას რომელსაც ეხება აღნიშნული შემთხვევა. ეს შეიძლება იყოს ზოგადი პრაქტიკის ექიმი, დაწესებულების მმართველი ორგანო ან ჯანდაცვის მართვის ადგილობრივი ორგანო. ინგლისში 2000 წლის მონაცემებით ადგილობრივ დონეზე წარმოდგენილი იყო 126 000 საჩივარი.
მეორე ეტაპი: დამოუკიდებელი შეფასება, ამ ეტაპზე ხდება განსაზღვრა, თუ რამდენად ექვემდებარება შემთხვევა დამოუკიდებელ შეფასებას. თუ დასკვნა დადებითია, ანუ, თუ ჩაითვალა, რომ შემთხვევა განხილულ უნდა იქნას მეორე ეტაპზე, ხდება პანელის მოწვევა, პანელი შედგება სამი პირისგან: თავმჯდომარისგან (რომელიც არ არის ჯანდაცვის პროფესიონალი), ჯანდაცვის სისტემის წარმომადგენლისგან (რომელიც აწყობს შეხვედრას) და ერთი არაპროფესიული წევრისგან. პანელი შეისწავლის შემთხვევას და ამზადებს ანგარიშს. ინგლისში 2000 წლის მონაცემებით მეორე ეტაპზე წარმოდგენილი იყო 3457 განაცხადი, რომელთაგან 637 შემთხვევისთვის პანელი სპეციალურად შეიკრიბა. მესამე ეტაპი: ჯანდაცვის ომბუდსმენი; ჯანდაცვის ომბუდსმენს პაციენტი მიმართავს იმ შემთხვევაში თუ არ არის კმაყოფილი მეორე ეტაპზე ჩატარებული შესწავლის შედეგებით, ან თუ მას უარი უთხრეს, პანელის მოწვევაზე და საჩივრის მეორე ეტაპზე განხილვაზე. ჯანდაცვის ომბუდსმენი აფასებს, განხილული იყო თუ არა საჩივარი პირველ და მეორე ეტაპებზე. 2000 წლის განმავლობაში ომბუდსმენმა განიხილა 2595 განაცხადი[19].
იაპონია. ჯანდაცვის ომბუდსმენი იაპონიაში ჩამოყალიბდა 1999 წელს, როგორც არამომგებიანი ორგანიზაცია და ეწოდა იაპონიის პაციენტის ომბუდსმენი (Patients’Rights Ombudsman Japan). ამრიგად, პაციენტის ომბუდსმენი იაპონიაში არასამთავრობო სექტორში შეიქმნა. პაციენტის ომბუდსმენის მიზანი იაპონიაში პაციენტის უფლებების დაცვა და ჯანდაცვის და სოციალური სისტემის გაუჯობესების ხელშეწყობაა. მისი საქმიანობა მოიცავს შემდეგს:
- საჩივრების განხილვა და ანალიზი, რასაც პაციენტის ომბუდსმენის კომიტეტი ახორციელებს;
- რეკომენდაციების მიწოდება ჯანმრთელობისა და სოციალური დაცვის დაწესებულებებისათვის ამა თუ იმ პრობლემის გადაჭრის შესაძლო გზების თაობაზე;
- პაციენტისთვის კონსულტაციების გაწევა, რისთვისაც ხდება სათანადო ექსპერტების/კონსულტანტების მოწვევა.
- საზოგადოების გათვითცნობიერება პუბლიკაციების, სემინარების და სხვადასხვა სოციალური მარკეტინგის ღონისძიებების განხორციელების გზით;
- კვლევების განხორციელება პაციენტის ადვოკატირების საკითხებზე და თანამშრომლობა პაციენტის უფლებების მოძრაობაში ჩართულ სხვა ორგანიზაციებთან.
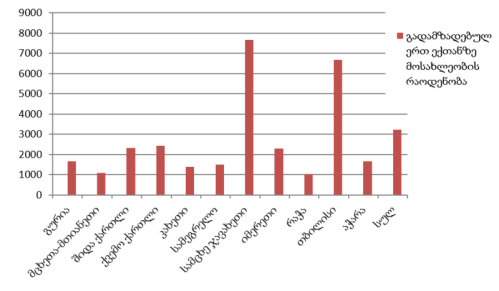
საჩივრის მიღებასა და განხილვაში ჩართულია სპეციალური კონსულტანტები, რომელთაგანაც ნაწილი საზოგადოების წარმომადგენელია, ნაწილი კი იურისტები არიან. უხშირესად პაციენტის ომბუდსმენი იაპონიაში მედიატორის როლს ასრულებს პაციენტსა და სამედიცინო მომსახურების გამწევ დაწესებულებას შორის და ეხმარება მხარეებს პრობლემის არსის გარკვევაში და ორივე მხარისთვის მისაღები გადაწყვეტილების მიღებაში. პრობლემური შემთხვევის შესახებ პაციენტის ომბუდსმენის ოფისში შეტყობინება შედის სატელეფონი ზარით. ქვემოთ მოყვანილ ცხრილში მოცემულია ინფორმაცია საჩივრების რაოდენობისა და სახის შესახებ.
აქვე აღსანიშნავია, რომ არც საზოგადოების წარმომადგენლები და არც ექსპერტები აღნიშნულ საქმიანობაში ანაზღაურებას არ იღებენ.
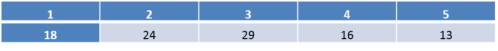
ცხრილი №1
საჩივრები, რომლითაც მიმართეს ჯანდაცვის ომბუდსმენს
| საჩივრის ხასიათი | რაოდენობა | პროგნოზი |
| საეჭვო ხარისხის სამედიცინო კონსულტაცია | 484 | 30 % |
| საეჭვო ხარისხის ოპერაცია | 371 | 23 % |
| სიკვდილის საეჭვო მიზეზი | 143 | 8,9 % |
| საეჭვო დიაგნოზი | 120 | 7,4 % |
| საექიმო შემოწმების ხარისხი | 73 | 4,5 % |
| ეჭვი ნოზოკომიურ ინფექციაზე | 38 | 2,4 % |
| მოვლის ხარისხით უკმაყოფილება | 16 | 1,0 % |
| უკმაყოფილება სამედიცინო დოკუმენტაციის წარმოების და შენახვის წესით | 50 | 3,1 % |
| უკმაყოფილება პაციენტისადმი მოპყრობით | 121 | 7,5 % |
| უკმაყოფილება სამედიცინო მომსახურების საფასურითა და გადახდის მეთოდებით | 17 | 1,1 % |
| კომპენსაციის მოთხოვნა | 115 | 7,1 % |
| უკმაყოფილება საექიმო შეცდომის საკითხების შეფასებისა და ანალიზის სისტემით | 13 | 0,8 % |
| უკმაყოფილება დაზღვევით გათვალისწინებული მომსახურებით | 3 | 0,2 % |
| უკმაყოფილება ჯანმრთელობისა და სოციალური დაცვის ადმინისტრაციის საქმიანობით | 17 | 1,1 % |
| სხვა | 33 | 2,0 % |
| სულ | 1614 | 100 % |
საქართველო. შეიძლება ითქვას, რომ საქართველოში დღესდღეობით არსებობს უნიკალური საკანონმდებლო ბაზა, გვაქვს სპეციფიკური კანონი პაციენტის უფლებების შესახებ. პრობლემად რჩება ამ კანონის დაცვა და პაციენტების ინფორმირება მათი უფლებების, ხოლო სამედიცინო პერსონალის – მათ მოვალეობების შესახებ. ამ ეტაპზე ქვეყანაში არ არსებობს მძლავრი ინსტიტუტი, რომელიც დაიცავს პაციენტის უფლებებს.
საქართველოში პაციენტის უფლებების დამცველი ინსტიტუტის დანერგვის პირველი მცდელობები იყო ჯერ კიდევ 2002 წელს. პროექტი დაფინანსებული იყო არასამთავრობო სექტორის მიერ და არსებობის ხანმოკლე ისტორია ჰქონდა. თუმცა, მან რამდენიმე ათასეული შემთხვევა განიხილა და სწორი მიმართულება მისცა პციენტებს სასამართლოს ავლის გზით უმტკივნეულოდ მოეგვარებინათ ჯანმრთელობასთან დაკავშირებული პრობლემები.
2014 წლის დასაწყისში ქვეყანაში მოქმედებს პაციენტის უფლებების დაცვის პროექტი, რომლის მიზანია პაციენტების ინფორმირება სახელმწიფო პროგრამების თაობაზე, საყოვლეთაო ჯანდაცვის პროგრამის ფარგლებში გასაწევ მომსახურებებზე და ზოგადად მათი უფლებების დაცვაზე. პროექტის ფარგლებში პირველი 6 თვის პერიოდში განხილულ იქნა 1000-ზე მეტი შემთხვევა.
ქვეყანაში იყო მცდელობა პაციენტებსა და სამედიცინო პერსონალს, ან პაციენტებსა და სადაზღვევო კომპანიებს შორის დამყარებულიყო გარკვეული ურთიერთობა მედიატორის საშუალებით. ამ მედიატორის როლში 2008 წლიდან გვევლინება „სამედიცინო მედიაციის სამსახური“, რომელიც თავდაპირველად იყო არასამთავრობო სტრუქტურა. 2010 წლიდან შეიცვალა მისი იურიდიული სტატუსი და გახდა საჯარო სამართლის იურიდიული პირი. აღნიშნული სამსახურის უფლება-მოვალეობები შეზღუდულია. სამედიცინო მედიაციის სამსახური პროცესში ერთვება მხოლოდ სახელმწიფო პროგრამების პირობების დარღვევის შემთხვევაში და იძლევა რეკომენდაციებს.
ამრიგად, ქვეყანაში მოქმედი არასამთავრობო თუ სამთავრობო სექტორში არსებული სამსახურები ვერ ქმნიან პაციენტის უფლებების დაცვის გარანტს. სახელმწიფო სტრუქტურა – „სამედიცინო მედიაციის სამსახური“ ორიენტირებულია მოქალაქეებისა და სადაზღვევო კომპანიებს შორის არსებული ფინანსური დავების მოგვარებაზე, სამოქალაქო სახალხო დამცველთან არ არსებობს სპეციფიკური სამსახური, რომელიც იმუშავებს პაციენტის უფლებების საკითხებზე, არასამთავრრობო სექტორის ჩარევას პერმანენტული და მცირე მასშტაბიანია.
პაციენტის უფლებების დაცვის კანონმდებლობა საქართველოში
საქართველოში პირველი საკანონმდებლო ნორმატიული აქტი ჯანმრთელობის დაცვის სფეროში, რომელიც პაციენტის სოციალური და ინდივიდუალური უფლებების დაცვასთან დაკავშირებულ საკითხებს აწესრიგებს, 1997 წელს ამოქმედდა. ეს არის საქართველოს კანონი „ჯანმრთელობის დაცვის შესახებ“, რომელშიც პაციენტის უფლებებს ცალკე თავი აქვს დათმობილი (თავი II. „მოქალაქეთა უფლებები ჯანმრთელობის დაცვის სფეროში“).
2000 წლის 5 მაისს საქართველოს პარლამენტმა მიიღო კანონი „პაციენტის უფლებების შესახებ“, რის შემდეგაც საქართველო ევროპის იმ 10 სახლმწიფოს შორისაა, ვისაც აქვთ სპეციფიკური კანონი პაციენტის უფლებების დასაცავად. კიდევ ერთი მნიშვნელოვანი საკანონმდებლო ნორმატიული აქტი, რომელიც ჯანმრთელობის დაცვის სფეროში ადამიანის უფლებებს აწესრიგებს, არის ევროსაბჭოს „კონვენცია ადამიანის უფლებებისა და ბიომედიცინის შესახებ“ და მისი დამატებითი ოქმი „ადამიანის კლონირების აკრძალვის შესახებ“, მოხსენებულთაგან ორივე რატიფიცირებულია საქართველოს პარლამენტის მიერ 2000 წლის 27 სექტემბერს და მოქმედებს ქვეყანაში 2001 წლის 1 მარტიდან.
2001 წლის 8 ივნისს პაციენტის უფლებების მარეგულირებელი კანონების ნუსხა კიდევ ერთი კანონით შეივსო. ეს არის კანონი „კანონი საექიმო საქმიანობის შესახებ“, რომელიც საქართველოს მოსახლეობის „მაღალკვალიფიციური სამედიცინო მომსახურებით“ უზრუნველყოფას ემსახურება. სხვა საკითხებთან ერთად აღნიშნული კანონი განსაზღვრავს ექიმის მოვალეობას პაციენტის წინაშე, რაც კიდევ უფრო ამყარებს პაციენტის უფლებების დაცვის სამართლებრივ გარანტიებს.
ამრიგად, სადღეისოდ პაციენტის უფლებების დაცვის სფეროში საქართველოს აქვს სათანადო კანონმდებლობა, რომელიც, ერთი მხრივ განსაზღვრავს პაციენტის უფლებებს, ხოლო მეორეს მხრივ, სახელმწიფოსა და სამედიცინო მომსახურების გამწევის მოვალეობებს პაციენტის წინაშე. უფრო მეტიც, აღნიშნული კანონმდებლობა უზრუნველყოფს პაციენტის უფლებების დაცვის შესაძლებლობას სასამართლოს საშუალებით: სახელდობრ, „პაციენტის უფლებების შესახებ“ საქართველოს კანონის მიხედვით (მუხლი 10) პაციენტს უფლება აქვს რაიმე უკმაყოფილების შემთხვევაში მიმართოს სასამართლოს საკუთარი ინტერესების დასაცავად. (ჯავაშვილი, კიკნაძე 2002)
სასამართლო პროცედურა, როგორც პაციენტის დაცვის მექანიზმი, საკმარისად მძიმე ტვირთია როგორც მოქალაქისთვის, ისე სამედიცინო პერსონალისთვის. ამიტომაც, საზოგადოებამ ყველაფერი უნდა იღონოს იმისთვის რომ ეს პრაქტიკა (პაციენტის მიმართვა სასამართლოში) მინიმუმამდე შემცირდეს. ამ მიზნის მისაღწევად ერთ-ერთი მნიშვნელოვანი ბერკეტია კანონმდებლობაში გაცხადებული ნორმების დაცვის უზურუნველყოფისთვის საჭირო ორგანიზაციული საფუძვლების ჩამოყალიბება ქვეყანაში. ეს უკანასკნელი, პაციენტთა უფლებების დაცვასთან მიმართებაში გულისხმობს:
- პაციენტის მრჩეველის, მისი უფლებების დამცველი ინსტიტუტის ჩამოყალიბებას;
- პაციენტის საჩივრის განხილვის მწყობრი სისტემის შექმნას, რომელიც არ მოიცავს განხილვის პროცედურას სახელისუფლებო ორგანოებში ან/და სასამართლოში.
- აღნიშნული ინსტიტუტის და სისტემის მიზანი უნდა იყოს:
- კლინიკებში პაციენტის უფლებების შესაძლო დარღვევის თავიდან აცილება;
- უკვე არსებულ დარღვევებზე თავად სამედიცინო დაწესებულების (პერსონალის) დროული რეაგირება და მათი გამოსწორებისთვის საჭირო ღონისძიებების გატარება;
- პაციენტსა და სამედიცინო დაწესებულებას შორის კონფლიქტის აღმოცენებისას მედიატორის როლის შესრულება, კონფლიქტის ადგილზე მოგვარება როგორც პაციენტის, ისე სამედიცინო პერსონალის კანონიერი ინტერესების სრული გათვალისწინებით.
ჩამოთვლილი მნიშვნელოვანწილად იქნება იმის გარანტია, რომ პაციენტსა და სამედიცინო პერსონალს შორის აღმოცენებული კონფლიქტის მოგვარებაში თავად სამედიცინო დაწესებულება და მისი პერსონალი იქნება აქტიური, რაც უდავოდ შეამცირებს იმ პაციენტთა რაოდენობას, რომელნიც მოინდომებენ სასამართლოში ან/და სახელისუფლებო ორგანოებში საჩივრისა თუ სარჩელის შეტენას.
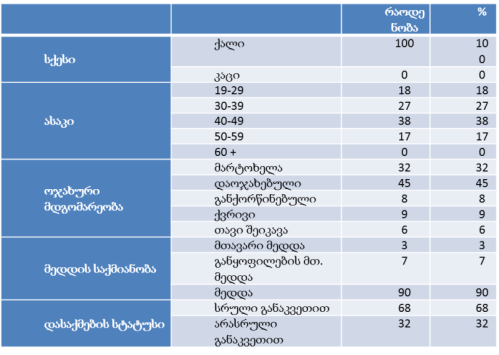
კვლევის მეთოდოლოგიური საფუძველია პაციენტის უფლებების დაცვის საკითხებზე არსებული ქართული და უცხოური ლიტერატურა, მათ შორის, სამეცნიერო ნაშრომები, კვლევები, პუბლიკაციები, საერთაშორისო სამეცნიერო კონფერენციების, კონგრესების მასალები, ინტერნეტით მოძიებული მონაცემები.
კვლევის საინფორმაციო ბაზას შეადგენენ: პაციენტის უფლებების დაცვის სფეროსთან დაკავშირებული საქართველოს საკანონმდებლო აქტები. სპეციფიკური კანონი ადმაინის უფლებების დაცვის შესახებ, საქართველოში რატიფიცირებული საერთაშორისო დოკუმენტები პაციენტის უფლებების დაცვის შესახებ.
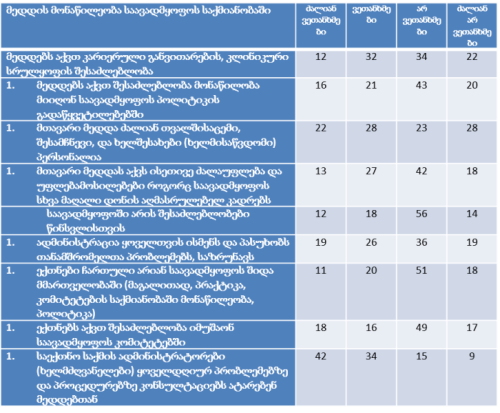
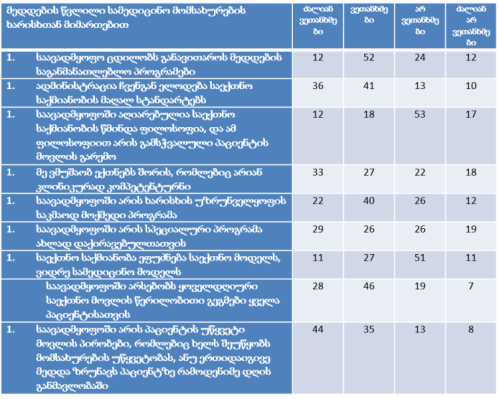
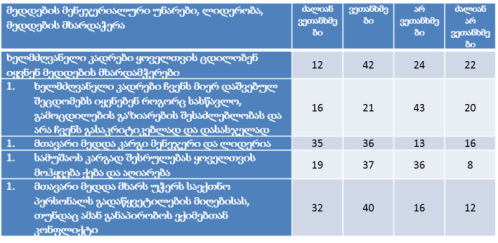
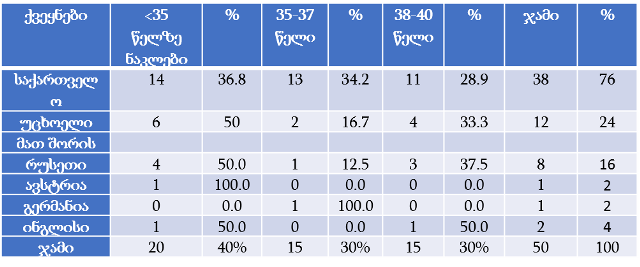
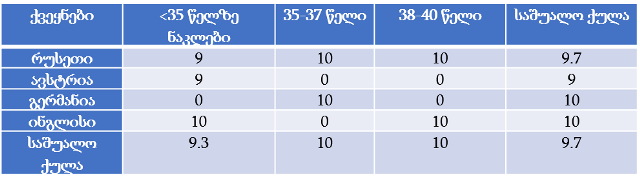
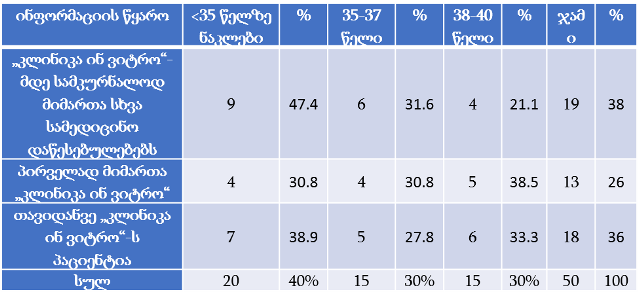
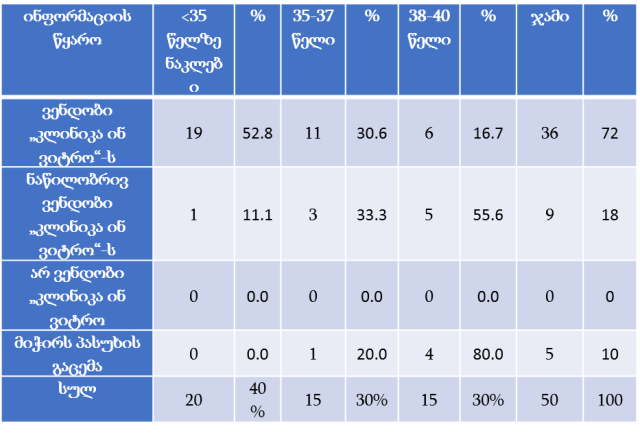
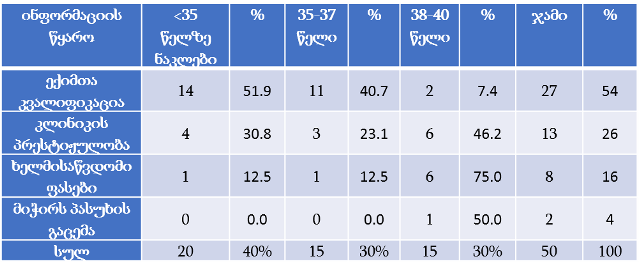
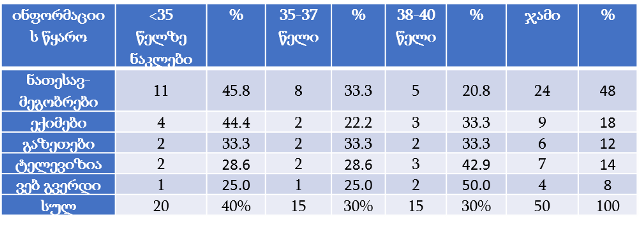
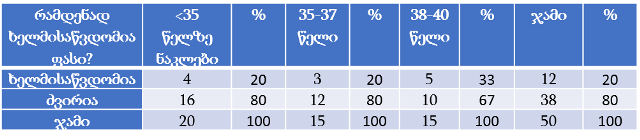
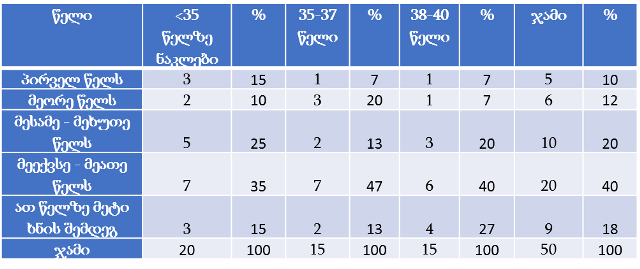
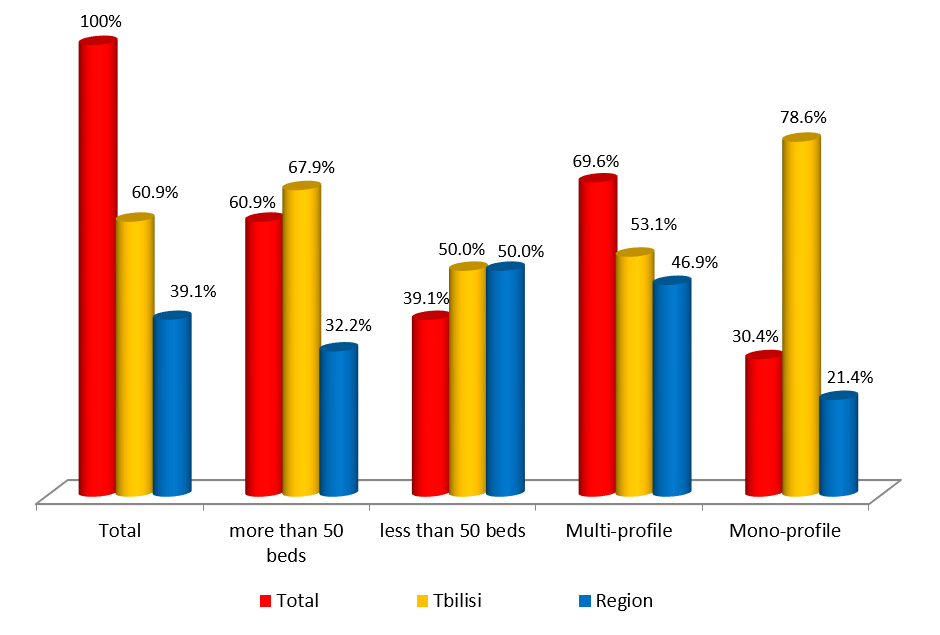
თვისებრივი კვლევის ფარგლებში ჩატარდა პაციენტის უფლებების დაცვის ექსპერტებთან ჩაღრმავებული ინტერვიურება და ფოკუსურ ჯგუფებთან შეხვედრა. ინტერვიუები ჩატარდა სტრუქტურირებული კითხვარის მიხედვით. ფოკუსური ჯგუფი განხორციელდა 2014 წლის ივნისის თვეში, თბილისში (ხანგრძლივობა — 1,5 სთ). ექსპერტთა ჯგუფი დაკომპლექტდა საქართველოში მოქმედი იმ არასამთავრობო სექტორის წარმომადგენლებით, რომლებიც მუშაობენ ადამიანის და კერძოდ პაციენტის უფლებების დაცვის სფეროში (3 რესპოდენტი), ესენია: გივი ჯავაშვილი — საქართველოს ბიოეთიკის და ჯანმრთელობის დაცვის სამართლებრივი საკითხების შემსწავლელი საზოგადოება; ნაირა ქუთათელაძე — საქართველოს ბიოეთიკის და ჯანმრთელობის დაცვის სამართლებრივი საკითხების შემსწავლელი საზოგადოება; ირაკლი ვაჭარაძე — არასამთავრობო ორგანიზაცია „იდენტობა“.
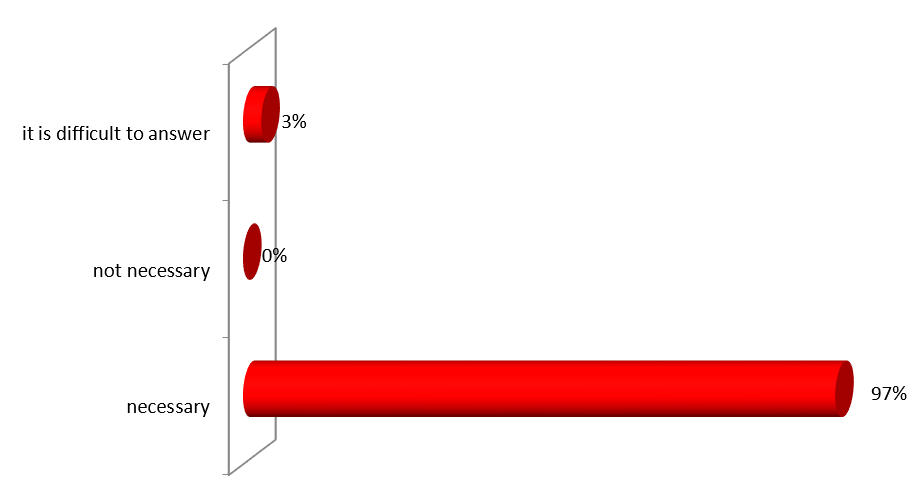
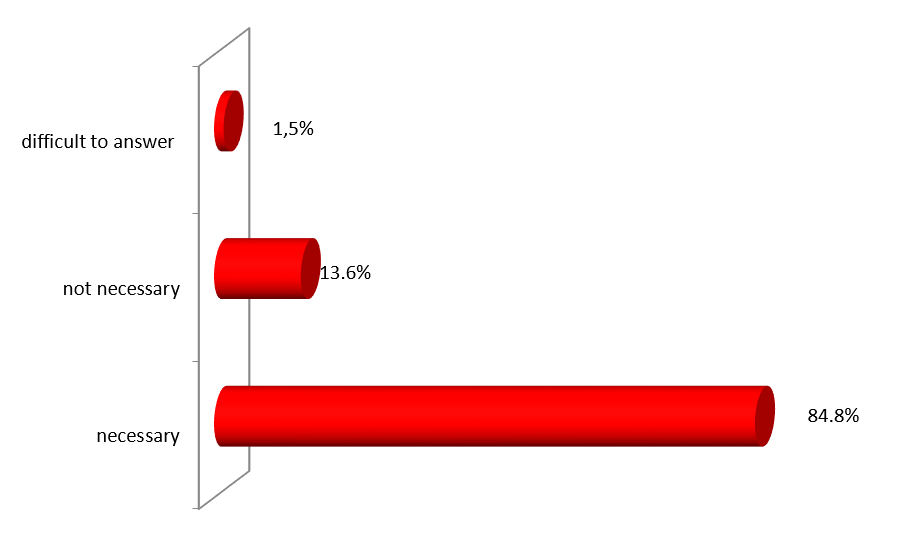
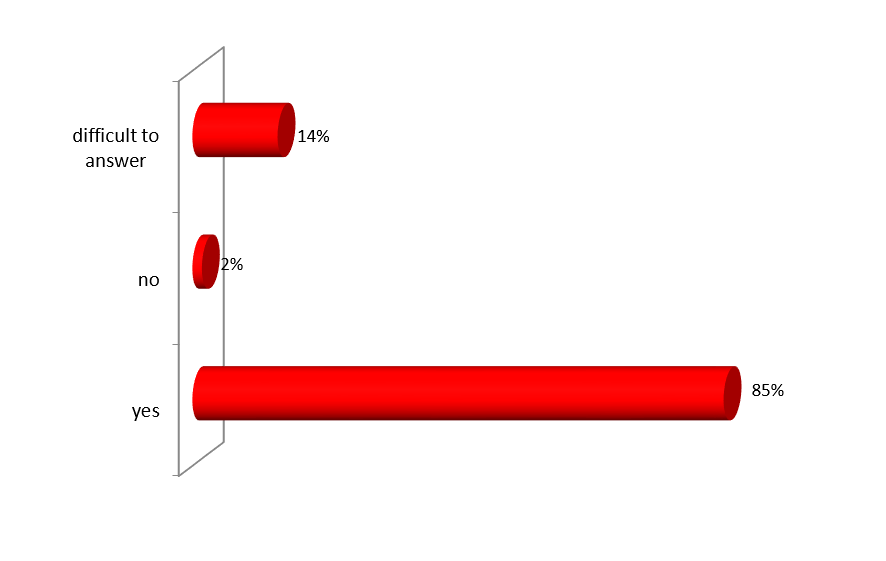
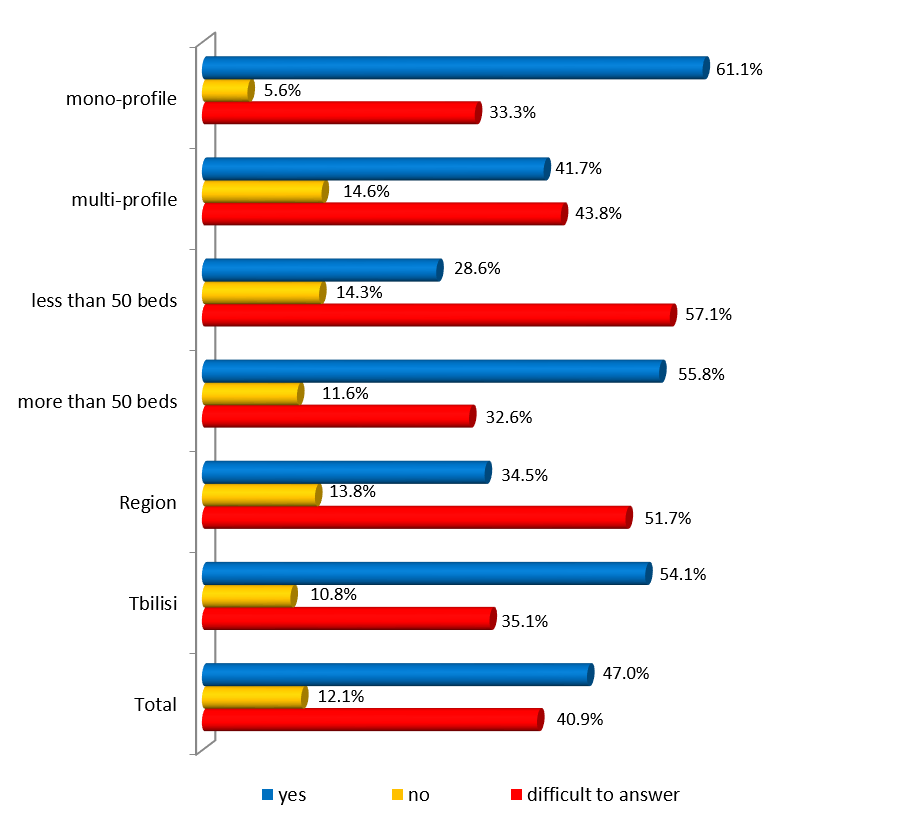
ექსპერტთა ინტერვიურებით და ფოკუს ჯგუფთან შეხვედრის შედეგად გამოიკვეთა აზრი, რომ საქართველოში არ არსებობს დღესდღეობით მძლავრი ინსტიტუტი რომელიც დაიცავს პაციენტის უფლებებს.
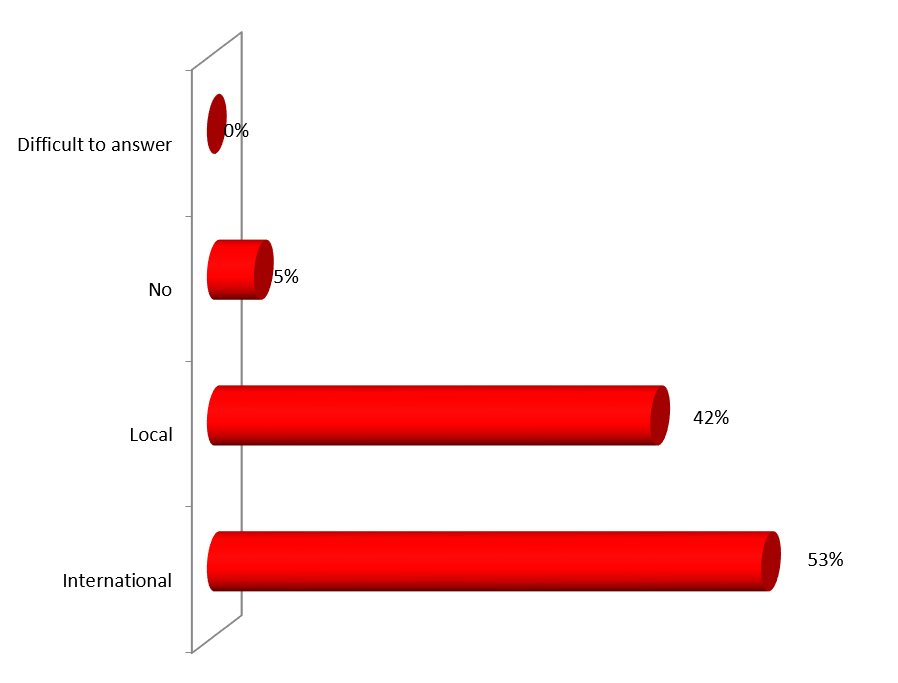
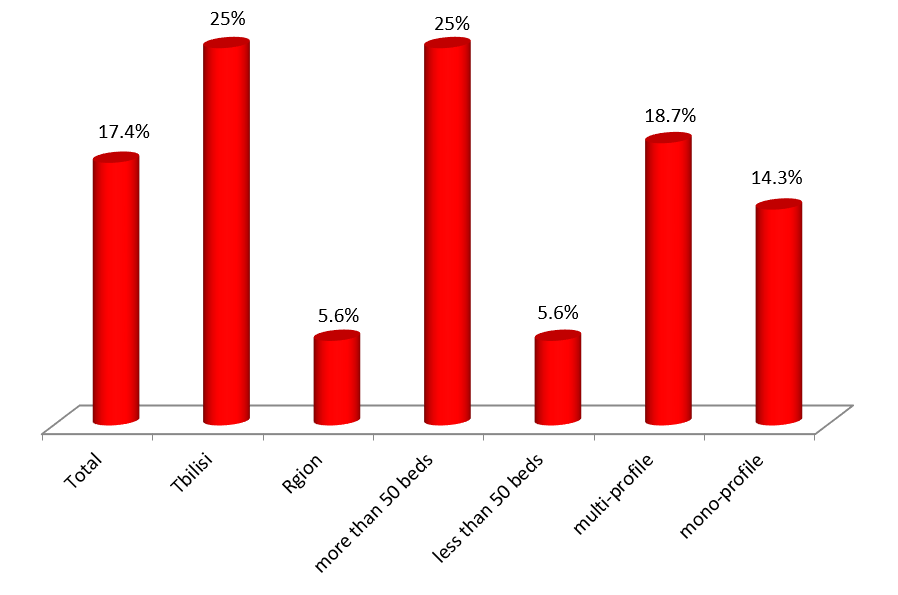
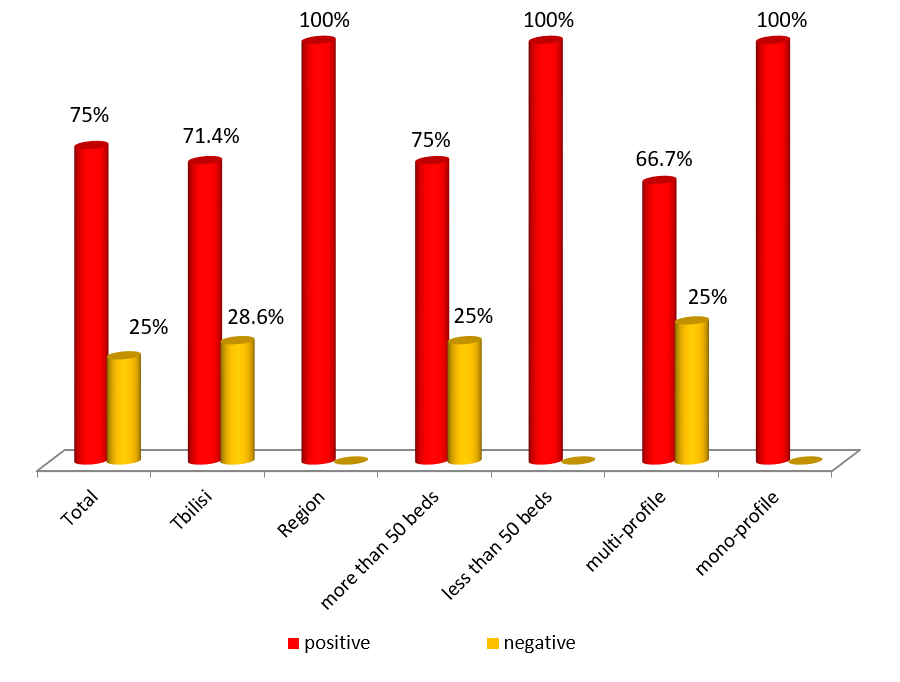
ექსპერტთა აზრით, ჯანდაცვის ომბუდსმენის ოფისი შეიძლება იყოს ადგილობრივი, სამედიცინო დაწესებულების დონეზე მოქმედი და ცენტრალური. საქართველოში არსებული სინამდვილის გათვალისწინებით, სადაც დემოკრატიის შენების პროცესს ძალზე მოკლე ისტორია აქვს, სადაც მოქალაქეები ძალზე პასიურნი და/ან გამოუცდელნი არიან საკუთარი უფლებების დაცვის საქმეში, სადაც უმნიშვნელო ბარიერებიც კი უკან დახევის მიზეზი ხდება, სადაც პაციენტის ავტონომიის კონცეფცია ჯერ კიდევ ძალზე სუსტია და ექიმ-პაციენტის ურთიერთობის პატერნალისტური მოდელი კვლავ ძალაშია, ჯანდაცვის/პაციენტის ომბუდსმენის ინსტიტუტის ჩამოყალიბებისათვის გადამწყვეტი მნიშვნელობა აქვს მის ხელმისაწვდომობას. აღნიშნულიდან გამომდინარე, ამ ეტაპზე ჩვენს ქვეყანაში მიზანშეწონილი არ უნდა იყოს პაციენტის/ჯანდაცვის ომბუდსმენის ინსტიტუტის ცენტრალიზებული მოდელის შექმნა, ხელმისაწვდომობის უზრუნველსაყოფად ოპტიმალურია ომბუდსმენის ინსტიტუტის შექმნა სამედიცინო დაწესებულებებთან.
მეორე მხრივ, ქვეყანაში არსებული რესურსების დეფიციტის გათვალისწინებით, ამ უკანასკნელი მოდელის დანერგვა მნიშვნელოვან ფინანსურ ბარიერებთან იქნება დაკავშირებული. ალტერნატიულ ვარიანტად რჩება ომბუდსმენის ოფისების შექმნა რეგიონების დონეზე, ისე, რომ პაციენტების ჰქონდეთ მისი ხელმისაწვდომობა. ასეთ შემთხვევაში შესაძლებელი იქნება პაციენტის/ჯანდაცვის ომბუდსმენის მოდელის საყოველთაოდ დანერვასთან დაკავშირებული ხარჯების შემცირება.
ჯანდაცვის/პაციენტის ომბუდსმენის საქმიანობის ეფექტურობის გასაზრდელად, აგრეთვე, სხვადასხვა სამედიცინო დაწესებულებების ომბუდსმენების კოორდინაციისა და გამოცდილების ურთიერთგაზიარებისთვის სასურველია ომბუდსმენის საბჭოს ჩამოყალიბება, რომელიც არჩეული იქნება ყოველწლიურ შეხვედრაზე – ჯანდაცვის/პაციენტის ომბუდსმენთა ყოველწლიურ ფორუმზე.
მნიშვნელოვანია პაციენტის უფლებების დამცველი ომბუდსმენისათვის შესაბამისი, ოპტიმალური სახელის შერჩევაც, 2002 წელს როდესაც საფუძველი ჩაეყარა პაციენტის უფლებების დაცვის პირველ პროექტს, (“ბიოეთიკის და ჯანდაცვის სამართლებრივი საკითხების შემსწავლელი საზოგადოების” მიერ) პაციენტების უფლებადამცველს მოიხსენიებდნენ როგორც „პაციენტის ომბუდსმენს“, რაც ნეგატიურ დამოკიდებულებას იწვევდა სამედიცინო დაწესებულების თანამშრომელთა მხრიდან და უნდობლობას ბადებდა „პაციენტის ომბუდსმენის“ მიმართ. ამიტომ, საქართველოში ამ სფეროში მოღვაწე ექსპერტთა დასკვნით, უმჯობესია ეს ინსტიტუტი მოიხსენიებოდეს როგორც „ჯანდაცვის ომბუდსმენი“ (რადგან არსებობს რამდენიმე ქვეყნის გამოცდილება ამ ტერმინის წარმატებით გამოყენებასთან მიმართებაში).
ჯანდაცვის ომბუდსმენი უნდა იყოს დამოუკიდებელი. იგი არ უნდა ექვემდებარეობოდეს სამედიცინო დაწესებულების ადმინისტრაციას. თავის საქმიანობაში ჯანდაცვის ომბუდსმენი უნდა ხელმძღვანელობდეს საქართველოს კონსტიტუციით, ევროსაბჭოს კონვენციით ადამიანის უფლებებისა და ბიომედიცინის შესახებ და მისი დამატებითი ოქმით, საქართველოს კანონებით „ჯანმრთელობის დაცვის შესახებ“, „პაციენტის უფლებების შესახებ“, „საექიმო საქმიანობის შესახებ“ და საქართველოს სხვა კანონებითა და საერთაშორისო ხელშეკრულებებით. ამასთან, ჯანდაცვის ომბუდსმენი ანგარიშვალდებული უნდა იყოს გარკვეული ორგანოს მიმართ, რომლის ძირითადი ინტერესი ჯანდაცვის სფეროში ადამიანის უფლებების დაცვა იქნება. ასეთი ორგანო შეიძლება იყოს ჯანდაცვის ომბუდსმენთა საკოორდინაციო საბჭო, რომელიც ზოგადად პოლიტიკის განმსაზღვრელი იქნება.
სასურველია, რომ ჯანდაცვის ომბუდსმენის ინსტიტუტის შემოღება განსაზღვრული იყოს კანონით, ან შევიდეს ცვლილებები კანონში „პაციენტის უფლებების შესახებ“. არსებობს ალტერნატიული ვერსიაც — პრეზიდენტის ბრძანებულების მომზადება. რაც შეეხება ჯანდაცვის ომბუდსმენის საქმიანობის დეტალურ რეგულაციას, სათანადო პრინციპები შესაძლოა აისახოს დებულებაში ჯანდაცვის ომბუდსმენის შესახებ, რომელიც დამტკიცდება შრომის, ჯანმრთელობისა და სოციალური დაცვის მინისტრის ბრძანებით.
საცდელ ეტაპზე ომბუდსმენის საქმიანობა შეიძლება წარიმართოს დროებითი დებულების საფუძველზე, რომელიც შეთანხმებული იქნება სამედიცინო დაწესებულების ადმინისტრაციასთან და რომელიც დამტკიცდება სამმხრივი მემორანდუმით ჯანდაცვის ომბუდსმენს, სამედიცინო დაწესებულების ხელმძღვანელს და ომბუდსმენის საქმიანობის მარეგულირებელს შორის (დასაწყისში საქართველოს ბიოეთიკის და ჯანდაცვის სამართლებრივი საკითხების შემსწავლელი საზოგადოება, მოგვიანებით კი ჯანდაცვის ომბუდსმენთა საკოორდიანციო საბჭო). შემდგომ ეტაპზე ზემოთ მოხსენიებული დებულება შეიძლება ნორმატიული აქტის სახით დამტკიცდეს.
პაციენტის უფლებების დაცვის პროცესში, რაც ჯანდაცვის ომბუდსმენის საქმიანობის არსს წარმოადგენს, ის უნდა ხელმძღვანელობდეს შემდეგი მარეგულირებელი დოკუმენტებით:
ა) საქართველოს კონსტიტუციით;
ბ) ევროსაბჭოს კონვენციით ადამიანის უფლებებისა და ბიომედიცინის შესახებ და მისი დამატებითი ოქმით ადამიანის კლონირების აკრძალვის შესახებ;
გ) საქართველოს კანონით ჯანმრთელობის დაცვის შესახებ;
დ) საქართველოს სხვა ნორმატიული აქტებითა და საერთაშორისო ხელსეკრულებებითა და შეთანხმებებით;
ე) დებულებით ჯანდაცვის ომბუდსმენის შესახებ;
ჯანდაცვის ომბუდსმენის საქმიანობის დაფინანსება.
ექსპერტთა აზრით, ჯანდაცვის ომბუდსმენისთვის განაცხადის წარდგენა მოქალაქისთვის მაქსიმალურად უნდა იყოს გამარტივებული. დაუშვებელია რაიმე გადასახადის დაწესება იმ პირთათვის, რომლების ჯანდაცვის ომბუდსმენს მიმართავენ. ასევე უფასო უნდა იყოს ჯანდაცვის ომბუდსმენის მიერ პაციენტისთვის გაწეული ნებისმიერი სამსახური. სათანადო სამართლებრივი ბაზის საფუძველზე სამედიცინო დაწესებულებებში ჯანდაცვის ომბუდსმენის ინსტიტუტის დაფუძნების შემთხვევაში, ქვეყანაში ჯანდაცვის ომბუდსმენის დაფინანსება უნდა მოხდეს სახელმწიფოს მიერ. ამავე დროს, სასურველია, რომ ომბუდსმენის საქმიანობას არ აფინანსებდეს უშუალოდ სამედიცინო დაწესებულება, რათა არ შესუსტდეს მისი (ომბუდსმენის) დამოუკიდებულება. მეორე მხრივ, ასეთ მიდგომას აქვს სუსტი მხარეც: სახელმწიფოს მოუწევს დამატებითი რესურსების მოძიება ჯანდაცვის ომბუდსმენის სამსახურის დასაფინანსებლად. ამავე დროს, „ჯანდაცვის ომბუდსმენი “ხარისხიანი ჯანდაცვის სისტემის“ შესაქმნელად და გასაძლიერებელი ერთ-ერთი ძლიერი იარაღად რჩება.
შეიძლება ითქვას, რომ საქართველოში დღესდღეობით არსებობს უნიკალური საკანონმდებლო ბაზა, გვაქვს სპეციფიკური კანონი პაციენტის უფლებების შესახებ და მით ევროპის 10 სახელმწიფოს გვერდით ვდგავართ. პრობლემად რჩება ამ კანონის დაცვა და პაციენტების ინფორმირება მათი უფლებების, ხოლო სამედიცინო პერსონალის — მათ მოვალეობების შესახებ. ამ ეტაპზე ქვეყანაში არ არსებობს მძლავრი ინსტიტუტი, რომელიც დაიცავს პაციენტის უფლებებს.
პირველი მცდელობები საქართველოში პაციენტის უფლებების დამცველი ინსტიტუტის დანერგვის და აპრობაციისა იყო ჯერ კიდევ 2002 წელს, პროექტი დაფინანსებული იყო არასამთავრობო სექტორის მიერ და არსებობის ხანმოკლე ისტორია ჰქონდა. თუმცა მან რამდენიმე ათასეული შემთხვევა განიხილა და სწორი მიმართულება მისცა პციენტებს სასამართლოს ავლის გზით უმტკივნეულოდ მოეგვარებინათ ჯანმრთელობასთან დაკავშირებული პრობლემები.
2014 წლის დასაწყისში ქვეყანაში დაიწყო არსებობა პაციენტის უფლებების დაცვის პროექტმა, პროექტის მიზანია პაციენტების ინფორმირება სახელმწიფო პროგრამების თაობაზე, საყოველთაო ჯანდაცვის პროგრამის ფარგლებში გასაწევ მომსახურებებზე და ზოგადად მათი უფლებების დაცვაზე.
ქვეყანაში იყო მცდელობა პაციენტებსა და სამედიცინო პერსონალს, ან პაციენტებსა და სადაზღვევო კომპანიებს შორის დამყარებულიყო გარკვეული ურთიერთობა მედიატორის საშუალებით. ამ მედიატორის როლში 2008 წლიდან გვევლინება „სამედიცინო მედიაციის სამსახური“, რომელიც თავდაპირველად იყო არასამთავრობო სტრუქტურა. 2010 წლიდან შეიცვალა მისი იურიდიული სტატუსი და გახდა საჯარო სამართლის იურიდიული პირი. აღნიშნული სამსახურის უფლება-მოვალეობები შეზღუდულია. სამედიცინო მედიაციის სამსახური პროცესში ერთვება მხოლოდ სახელმწიფო პროგრამების პირობების დარღვევის შემთხვევაში და იძლევა რეკომენდაციებს.
ამრიგად ქვეყანაში მოქმედი არასამთავრობო თუ სამთავრობო სექტორში არსებული სამსახურები ვერ ქმნიან პაციენტის უფლებების დაცვის გარანტს. სახელმწიფო სტრუქტურა — „სამედიცინო მედიაციის სამსახური“ ორიენტირებულია მოქალაქეებისა და სადაზღვევო კომპანიებს შორის არსებული ფინანსური დავების მოგვარებაზე, სამოქალაქო სახალხო დამცველთან არ არსებობს სპეციფიკური სამსახური, რომელიც იმუშავებს პაციენტის უფლებების საკითხებზე, არასამთავრობო სექტორის ჩარევას პერმანენტული და მცირე მასშტაბიანია.
აბსტრაქტი
შესავალი: ადამიანის უზენაესი უფლებაა მისი უფლება ჯანმრთელობის და სიცოცხლის შესახებ. პაციენტის უფლებების დაცვის მოძრაობას ძალიან დიდი ხნის ისტორია აქვს. იგი ისტორიულად ეფუძნებოდა გარკვეულ ეთიკურ ნორმებს. სამედიცინო სფეროში მაღალტექნოლოგიურმა მიღწევებმა გარკვეული საფრთხეები შეუქმნა პაციენტის უფლებებს და საზოგადოება მივიდა იმ დასკვნამდე, რომ მხოლოდ ეთიკური პრინციპების დაცვით ვერ მოხერხდებოდა ამ საკმაოდ რთული ურთიერთობების რეგულირება. საქართველოში რამდენიმეჯერ იყო მცდელობა პაციენტის უფლებების დამცავი ინსტიტუტის ჩამოყალიბების და დანერგვისა, ამას წინ უძღვოდა სათანადო საკანონმდებლო ბაზის შექმნა. ნაშრომის მიზანია შესწავლილ იქნას პაციენტის უფლებების დაცვის სფეროში მსოფლიოს გამოცდილების შესწავლა და საქართველოში არსებული სიტუაციის ანალიზის საფუძველზე ეფექტური მოდელის შესაქმნელად სათანადო რეკომენდაციების შემუშავება. მეთოდოლოგია: პირველადი და მეორადი ლიტერატურული წყაროების შესწავლასთან ერთად თვისებრივი კვლევის ფარგლებში მოხდა დარგის ექსპერტთა სიღრმისეული გამოკითხვა. შედეგები: მიუხედევად არსებული სამთავრობო თუ არასამთავრობო აქტივობებისა, ქვეყანაში მაინც არ არსებობს მძლავრი ინსტიტუტი, რომელიც დაიცავს პაციენტის უფლებებს. დასკვნა, რეკომენდაციები: საქართველოში არსებული რეალობის გათვალისწინებით, ხელმისაწვდომობის უზრუნველსაყოფად ოპტიმალურია ომბუდსმენის ინსტიტუტის შექმნა სამედიცინო დაწესებულებებთან ან ფინანსური რესურსების დეფიციტის გათვალისწინებით, ომბუდსმენის ოფისების შექმნა რეგიონების დონეზე. ჯანდაცვის ომბუდსმენის ეფექტური საქმიანობისათვის სასურველია ომბუდსმენის საბჭოს ჩამოყალიბება, რომელიც არჩეული იქნება ჯანდაცვის ომბუდსმენთა ყოველწლიურ ფორუმზე. პაციენტის უფლებების დამცველი ომბუდსმენი უმჯობესია მოიხსენიებოდეს როგორც „ჯანდაცვის ომბუდსმენი“. ჯანდაცვის ომბუდსმენი უნდა იყოს დამოუკიდებელი. ამასთან, ჯანდაცვის ომბუდსმენი ანგარიშვალდებული უნდა იყოს ჯანდაცვის ომბუდსმენთა საკოორდინაციო საბჭოს მიმართ, რომელიც ზოგადად პოლიტიკის განმსაზღვრელი იქნება. სასურველია, რომ ჯანდაცვის ომბუდსმენის ინსტიტუტის შემოღება განსაზღვრული იყოს კანონით.
ძირითადი საძიებო სიტყვები: პაციენტის ომბუდსმენი, ჯანდაცვის ომბუდსმენი, პაციენტის უფლებები
ბიბლიოგრაფია
- ჯავაშვილი გ, კიკნაძე გ, ქუთათელაძე ნ, (2012). ადამიანის უფლებების საკითხებზე საქართველოს ჯანმრთელობის დაცვის სფეროში მოქმედი რეგულაციებისა და ეთიკის ნორმების მიმოხილვა და ანალიზი. თბილისი.
- ჯავაშვილი გ, კიკნაძე გ, ქუთათელაძე ნ, დესურაშვილი მ, კურტანიძე თ, ბარკალაია ა. (2007) პაციენტის უფლებების დაცვის ინსტიტუტების განვითარება საქართველოში: ჯანდაცვის ომბუდსმენი. თბილისი.
- ფონდი – ღია საზოგადეობა საქართველო (2011). „ადამიანის უფლებები და ჯანდაცვა. თბილისი.
- საქართველოს შრომის, ჯანმრთელობისა და სოციალური დაცვის სამინისტროს ანგარიში 2013. თბილისი.
- ევროკავშირის ოფიციალური ანგარიში ევროპის ქვეყნებში პაციენტის უფლებების დაცვის შესახებ (17.05.2014)
- ევროკავშირის ოფიციალური ვებ-გვერდი პაციენტის უფლებების შესახებ (17.05.2014) http://europatientrights.eu/
- ავსტრიის პაციენტის უფლებების დამცველის ოფიციალური ვებ-გვერდი (18.05.2014) http://www.patientenanwalt.com/
- ამერიკის შეერთებული შტატების პაციენტის ადვოკატირების ფონდის ოფიციალური ვებ-გვერდი (25.05.2014) http://www.npaf.org/
- პაციენტის უფლებების დაცვის პროექტის ოფიციალური ვებ-გვერდი (01/06/2014) http://www.patientsrights.ge
- ქართული არასამთავრობო ორგანიზაციების კოალიცია „ადამიანის უფლელბების განხორციელება პაციეტის უფლებების სფეროში“. ოფიციალური ვებ-გვერდი (06.06.2014) http://www.healthrights.ge/